Ишемическая болезнь сердца
| Ишемическая болезнь сердца | |
|---|---|
| МКБ-10 | I20.-I25. |
| МКБ-9 | 410-414 |
| DiseasesDB | 8695 |
| eMedicine | med/1568 |
| MeSH | D017202 |
Ишеми́ческая боле́знь се́рдца (ИБС; лат. morbus ischaemicus cordis от др.-греч. ἴσχω — «задерживаю, сдерживаю» и αἷμα — «кровь») — патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда вследствие поражения коронарных артерий.
Ишемическая болезнь сердца представляет собой поражение миокарда, обусловленное расстройством коронарного кровообращения, возникающее в результате нарушения равновесия между коронарным кровотоком и метаболическими потребностями сердечной мышцы. Иными словами, миокард нуждается в бо́льшем количестве кислорода, чем его поступает с кровью. ИБС может протекать остро (в виде инфаркта миокарда), а также хронически (периодические приступы стенокардии).
Содержание
- 1 Распространённость и значимость ИБС
- 2 Классификация
- 3 Факторы риска и абсолютный риск развития ИБС
- 4 Патогенез
- 5 Патологическая анатомия
- 6 Клинические формы
- 7 Диагностика
-
8 Лечение
- 8.1 Ограничение физической нагрузки
- 8.2 Диета
- 8.3 Фармакотерапия при ИБС
- 8.4 Эндоваскулярная коронароангиопластика
- 8.5 Хирургическое лечение
- 8.6 Другие немедикаментозные методы лечения
- 9 Прогноз
- 10 См. также
- 11 Примечания
- 12 Использованная литература
- 13 Ссылки
Распространённость и значимость ИБС

ИБС — очень распространённое заболевание, одна из основных причин смертности, а также временной и стойкой утраты трудоспособности населения в развитых странах мира. В связи с этим проблема ИБС занимает одно из ведущих мест среди важнейших медицинских проблем XXI века.
В 80-е гг. проявилась тенденция к снижению смертности от ИБС, но тем не менее в развитых странах Европы она составила около половины общей смертности населения при сохранении значительной неравномерности распределения среди контингентов лиц разного пола и возраста. В США в 80-е гг. смертность мужчин в возрасте 35-44 лет составляла около 60 на 100 000 населения, причём соотношение умерших мужчин и женщин в этом возрасте было примерно 5:1. К возрасту 65-74 лет общая смертность от ИБС лиц обоих полов достигла более 1600 на 100 000 населения, а соотношение между умершими мужчинами и женщинами этой возрастной группы снижалось до 2:1.
Судьба больных ИБС, составляющих существенную часть контингента, наблюдаемого врачами, во многом зависит от адекватности проводимого амбулаторного лечения, от качества и своевременности диагностики тех клинических форм болезни, которые требуют оказания больному неотложной помощи или срочной госпитализации.
По статистике в Европе ИБС и инсульт головного мозга определяют 90 % от всех заболеваний сердечно-сосудистой системы, что характеризует ИБС как одно из самых часто встречающихся заболеваний.
Классификация
Используется классификация ИБС по клиническим формам, каждая из которых имеет самостоятельное значение ввиду особенностей клинических проявлений, прогноза и тактики лечения. Она рекомендована в 1979 году группой экспертов ВОЗ.
-
Внезапная коронарная смерть (первичная остановка сердца).
- Внезапная коронарная смерть с успешной реанимацией
- Внезапная коронарная смерть (летальный исход)
-
Стенокардия
- Стабильная стенокардия напряжения (с указанием функционального класса).
- Коронарный синдром Х
- Вазоспастическая стенокардия
- Нестабильная стенокардия
- прогрессирующая стенокардия
- впервые возникшая стенокардия
- ранняя постинфарктная стенокардия
- Инфаркт миокарда
- Кардиосклероз
- Безболевая форма ИБС
Недопустимо формулировать диагноз ИБС без расшифровки формы, поскольку в таком общем виде он не даёт реальной информации о характере заболевания. В правильно сформулированном диагнозе конкретная клиническая форма заболевания следует за диагнозом ИБС через двоеточие, например: «ИБС: впервые возникшая стенокардия напряжения»; при этом клиническая форма указывается в обозначении, предусмотренном классификацией данной формы.
Также на сегодняшний день существует более современная классификация. Это — классификация ИБС ВОЗ с дополнениями ВКНЦ, 1984 год.
-
Внезапная коронарная смерть (первичная остановка сердца)
- Внезапная коронарная смерть с успешной реанимацией
- Внезапная коронарная смерть (летальный исход)
-
Стенокардия
- Стенокардия напряжения
- Впервые возникшая стенокардия напряжения
- Стабильная стенокардия напряжения с указанием функционального класса
- Нестабильная стенокардия (в настоящее время классифицируется по Браунвальду)
- Вазоспастическая стенокардия
- Стенокардия напряжения
- Инфаркт миокарда
- Постинфарктный кардиосклероз
- Нарушения сердечного ритма
- Сердечная недостаточность
В настоящее время для определения степени тяжести нестабильной стенокардии используют классификацию Браунвальда, разработанную в конце 80 годов.
Факторы риска и абсолютный риск развития ИБС
| ≤ 75 лет | > 75 лет | |
|---|---|---|
| Сердечная недостаточность | 3,5 % | 14,4 % |
| Почечная недостаточность | 3,9 % | 11,5 % |
| Сахарный диабет | 24,3 % | 37,3 % |
| Застой в лёгких | 19,7 % | 45,4 % |
| Блокада левой ножки пучка Гиса | 3,6 % | 12,7 % |
Факторы риска ишемической болезни сердца — это обстоятельства, наличие которых предрасполагает к развитию ИБС. Эти факторы во многом сходны с факторами риска атеросклероза, поскольку основным звеном патогенеза ишемической болезни сердца является атеросклероз коронарных артерий.
Для классификации множества факторов риска, связанных с сердечно-сосудистыми заболеваниями, в эпидемиологических исследованиях предлагаются различные модели. Показатели риска можно классифицировать следующим образом.
Биологические детерминанты или факторы:
- пожилой возраст;
- мужской пол;
- генетические факторы, способствующие возникновению дислипидемии, гипертензии, толерантности к глюкозе, сахарному диабету и ожирению.
Анатомические, физиологические и метаболические (биохимические) особенности:
- дислипидемия;
- артериальная гипертензия;
- ожирение и характер распределения жира в организме;
- сахарный диабет.
Поведенческие (бихевиоральные) факторы, которые могут привести к обострению ИБС:
- пищевые привычки;
- ожирение, как фактор развития ИБС;
- курение;
- недостаточная двигательная активность, или физические нагрузки превышающие адаптационные возможности организма;
- потребление алкоголя;
- поведение, способствующее возникновению заболеваний коронарных артерий.
Вероятность развития коронарной болезни сердца и других сердечно-сосудистых заболеваний увеличивается при увеличении числа и «мощности» этих факторов риска. В настоящее время у людей без ИБС и её эквивалентов рекомендована оценка абсолютного риска для выбора наиболее оптимальной интенсивности мероприятий по первичной профилактике ИБС.
Для врача, определяющего характер и объём профилактических и терапевтических вмешательств, важны как распознавание факторов риска на индивидуальном уровне, так и сравнительная оценка их значимости. В первую очередь, необходимо выявление атерогенной дислипопротеинемии хотя бы на уровне обнаружения гиперхолестеринемии (отклонение концентрации холестерина в крови в сторону увеличения по сравнению с нормой). Доказано, что при содержании холестерина в сыворотке крови от 5.0-5,2 ммоль/л риск смерти от ИБС сравнительно невелик. Число случаев смерти от ИБС в течение ближайшего года возрастает от 5 случаев на 1000 мужчин при уровне холестерина в крови 5,2 ммоль/л до 9 случаев при уровне холестерина в крови 6,2-6,5 ммоль/л и до 17 случаев на 1000 населения при уровне холестерина в крови 7,8 ммоль/л. Указанная закономерность характерна для всех людей в возрасте 20 лет и старше. Мнение о повышении границы допустимого уровня холестерина в крови у взрослых с увеличением возраста как нормальном явлении оказалось несостоятельным.
Гиперхолестеринемия относится к важным элементам патогенеза атеросклероза любых артерий; вопрос о причинах преимущественного формирования атеросклеротических бляшек в артериях того или иного органа (мозга, сердца, конечностей) или в аорте изучен недостаточно. Одной из возможных предпосылок образования стенозирующих атеросклеротических бляшек в венечных артериях может быть наличие мышечно-эластической гиперплазии их интимы (толщина её может превышать толщину медии в 2-5 раз). Гиперплазию интимы венечных артерий, выявляемую уже в детском возрасте, можно отнести к числу факторов наследственной предрасположенности к ишемической болезни сердца.
Российские ученые доказали, что в развитии и течении ишемической болезни сердца также может играть роль мутация гена CDH13.
Патогенез
Согласно современным представлениям, ишемическая болезнь сердца — это патология, в основе которой лежит поражение миокарда, обусловленное недостаточным его кровоснабжением (коронарной недостаточностью). Нарушение баланса между реальным кровоснабжением миокарда и потребностями его в кровоснабжении может произойти из-за следующих обстоятельств:
- Причины внутри сосуда:
- атеросклеротическое сужение просвета венечных артерий;
- тромбоз и тромбоэмболия венечных артерий;
- спазм венечных артерий.
- Причины вне сосуда:
- тахикардия;
- гипертрофия миокарда;
- артериальная гипертензия.
Понятие ИБС является групповым. Оно объединяет как острые, так и хронические состояния, в том числе рассматриваемые как самостоятельные нозологические формы, в основе которых лежит ишемия и вызванные ею изменения миокарда (некроз, дистрофия, склероз); но лишь в тех случаях, когда ишемия обусловлена сужением просвета венечных артерий, связанным с атеросклерозом, либо причина несоответствия коронарного кровотока метаболическим потребностям миокарда неизвестна.
Формирование атеросклеротической бляшки происходит в несколько этапов. Сначала просвет сосуда существенно не изменяется. По мере накопления липидов в бляшке возникают разрывы её фиброзного покрова, что сопровождается отложением тромбоцитарных агрегатов, способствующих локальному отложению фибрина. Зона расположения пристеночного тромба покрывается вновь образованным эндотелием и выступает в просвет сосуда, суживая его. Наряду с липидофиброзными бляшками, образуются почти исключительно фиброзные стенозирующие бляшки, подвергающиеся кальцинозу.
По мере развития и увеличения каждой бляшки, возрастания числа бляшек повышается и степень стенозирования просвета венечных артерий, во многом (хотя и необязательно) определяющая тяжесть клинических проявлений и течение ИБС. Сужение просвета артерии до 50 % часто протекает бессимптомно. Обычно чёткие клинических проявления заболевания возникают при сужении просвета до 70 % и более. Чем проксимальнее расположен стеноз, тем большая масса миокарда подвергается ишемии в соответствии с зоной кровоснабжения. Наиболее тяжёлые проявления ишемии миокарда наблюдаются при стенозе основного ствола или устья левой венечной артерии.
В происхождении ишемии миокарда часто могут играть роль резкое повышение его потребности в кислороде, коронарный ангиоспазм или тромбоз. Предпосылки к тромбозу в связи с повреждением эндотелия сосуда могут возникнуть уже на ранних стадиях развития атеросклеротической бляшки, тем более что в патогенезе ИБС, и особенно её обострении, существенную роль играют процессы нарушения гемостаза, прежде всего активация тромбоцитов, причины которой установлены не полностью. Тромбоцитарные микротромбозы и микроэмболии могут усугубить нарушения кровотока в стенозированном сосуде.
Значительное атеросклеротическое поражение артерий не всегда препятствует их спазму. Изучение серийных поперечных срезов пораженных венечных артерий показало, что лишь в 20 % случаев атеросклеротическая бляшка вызывает концентрическое сужение артерии, препятствующее функциональным изменениям её просвета. В 80 % случаев выявляется эксцентрическое расположение бляшки, при котором сохраняется способность сосуда и к расширению, и к спазму.
Патологическая анатомия
Характер изменений, обнаруживаемых при ИБС, зависит от клинических формы болезни и наличия осложнений — сердечной недостаточности, тромбоза, тромбоэмболий и др.
При инфаркте миокарда
Наиболее выражены морфологические изменения сердца при инфаркте миокарда и постинфарктном кардиосклерозе. Общей для всех клинических форм ИБС является картина атеросклеротического поражения (или тромбоз) артерий сердца, обычно выявляемого в проксимальных отделах крупных венечных артерий. Чаще всего поражается передняя межжелудочковая ветвь левой венечной артерии, реже правая венечная артерия и огибающая ветвь левой венечной артерии. В некоторых случаях обнаруживается стеноз ствола левой венечной артерии. В бассейне пораженной артерии часто определяются изменения миокарда, соответствующие его ишемии или фиброзу, характерна мозаичность изменений (пораженные участки соседствуют с непораженными зонами миокарда); при полной закупорке просвета венечной артерии в миокарде, как правило, находят постинфарктный рубец. У больных, перенесших инфаркт миокарда, могут быть обнаружены аневризма сердца, перфорация межжелудочковой перегородки, отрыв сосочковых мышц и хорд, внутрисердечные тромбы.
При стенокардии
Чёткого соответствия между проявлениями стенокардии и анатомическими изменениями в венечных артериях нет, но показано, что для стабильной стенокардии более характерно наличие в сосудах атеросклеротических бляшек с гладкой, покрытой эндотелием поверхностью, в то время как при прогрессирующей стенокардии чаще обнаруживаются бляшки с изъязвлением, разрывами, формированием пристеночных тромбов.
Клинические формы
Для обоснования диагноза ИБС необходимо доказательно установить её клиническую форму (из числа представленных в классификации) по общепринятым критериям диагностики этого заболевания. В большинстве случаев ключевое значение для постановки диагноза имеет распознавание стенокардии или инфаркта миокарда — самых частых и наиболее типичных проявлений ИБС; другие клинические формы болезни встречаются в повседневной врачебной практике реже и их диагностика более трудна.
Внезапная коронарная смерть
Внезапная коронарная смерть (первичная остановка сердца) предположительно связана с электрической нестабильностью миокарда. К самостоятельной форме ИБС внезапную смерть относят в том случае, если нет оснований для постановки диагноза другой формы ИБС или другой болезни: например, смерть, наступившая в ранней фазе инфаркта миокарда, не включается в этот класс и должна рассматриваться как смерть от инфаркта миокарда. Если реанимационные мероприятия не проводились или были безуспешными, то первичная остановка сердца классифицируется как внезапная коронарная смерть. Последняя определяется как смерть, наступившая в присутствии свидетелей мгновенно или в пределах 6 ч от начала сердечного приступа.
Стенокардия
Стенокардия как форма проявления ИБС подразделяется на:
- Стабильную стенокардию напряжения (с указанием функционального класса).
- Коронарный синдром Х
- Вазоспастическую стенокардию
- Нестабильную стенокардию
- прогрессирующую стенокардию
- впервые возникшую стенокардию
- раннюю постинфарктную стенокардию
Стенокардия напряжения
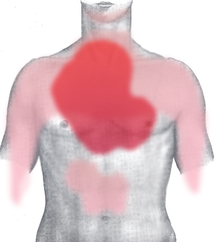
Стенокардия напряжения характеризуется преходящими приступами загрудинной боли, вызываемой физической или эмоциональной нагрузкой либо другими факторами, ведущими к повышению метаболических потребностей миокарда (повышение АД, тахикардия). В обычных случаях стенокардии напряжения появившаяся во время физической или эмоциональной нагрузки загрудинная боль (тяжесть, жжение, дискомфорт) обычно иррадиирует в левую руку, лопатку. Довольно редко локализация и иррадиация болей бывают атипичными. Приступ стенокардии длится от 1 до 10 мин, иногда до 30 мин, но не более. Боль, как правило, быстро купируется после прекращения нагрузки или через 2-4 мин после сублингвального приёма (под язык) нитроглицерина.
Впервые возникшая стенокардия напряжения разнообразна по проявлениям и прогнозу поэтому не может быть с уверенностью отнесена к разряду стенокардии с определённым течением без результатов наблюдения за больным в динамике. Диагноз устанавливается в период до 3 месяцев со дня возникновения у больного первого болевого приступа. За это время определяется течение стенокардии: её схождение на нет, переход в стабильную либо прогрессирующую.
Диагноз стабильной стенокардии напряжения устанавливают в случаях устойчивого по течению проявления болезни в виде закономерного возникновения болевых приступов (или изменений ЭКГ, предшествующих приступу) на нагрузку определённого уровня за период не менее 3 месяца. Тяжесть стабильной стенокардии напряжения характеризует пороговый уровень переносимой больным физической нагрузки, по которому определяют функциональный класс её тяжести, указывается в формулируемом диагнозе.
Прогрессирующая стенокардия напряжения характеризуется относительно быстрым нарастанием частоты и тяжести болевых приступов при снижении толерантности к физической нагрузке. Приступы возникают в покое или при меньшей, чем раньше, нагрузке, труднее купируются нитроглицерином (нередко требуется повышение его разовой дозы), иногда купируются только введением наркотических анальгетиков.
Спонтанная стенокардия отличается от стенокардии напряжения тем, что болевые приступы возникают без видимой связи с факторами, ведущими к повышению метаболических потребностей миокарда. Приступы могут развиваться в покое без очевидной провокации, часто ночью или в ранние часы, иногда имеют циклический характер. По локализации, иррадиации и продолжительности, эффективности нитроглицерина приступы спонтанной стенокардии мало отличаются от приступов стенокардии напряжения.
Вариантной стенокардией, или стенокардией Принцметала, обозначают случаи спонтанной стенокардии, сопровождающиеся преходящими подъёмами на ЭКГ сегмента SТ.
Инфаркт миокарда
Такой диагноз устанавливают при наличии клинических и (или) лабораторных (изменение активности ферментов) и электрокардиографических данных, свидетельствующих о возникновении очага некроза в миокарде, крупного или мелкого. Если в случае возникновения инфаркта больной не будет в максимально короткие сроки госпитализирован в ОРИТ, возможно развитие тяжелых осложнений и велика вероятность летального исхода.
Крупноочаговый (трансмуральный) инфаркт миокарда обосновывается патогномоничными изменениями ЭКГ или специфическим повышением активности ферментов в сыворотке крови (определённых фракций креатинфосфокиназы, лактатдегидрогеназы и др.) даже при нетипичной клинической картине. Перечисленные ферменты — это ферменты окислительно-восстановительных реакций. В нормальных условиях они обнаруживаются только внутри клетки. Если клетка разрушается (например, при некрозе), то эти ферменты высвобождаются и определяются лабораторно. Увеличение концентраций этих ферментов в крови при инфаркте миокарда получило название резорбционно-некротического синдрома.
Трансмуральный тип инфаркта отличается от других масштабами повреждения сердечной мышцы. Если при обычном инфаркте поражается только средний слой сердечной мышцы (миокард), то трансмуральный включает поражение и внешнего и внутреннего слоя – эпикарда и эндокарда.
Диагноз мелкоочагового инфаркта миокарда ставится при развивающихся в динамике изменениях сегмента SТ или зубца Т без патологических изменений комплекса QRS, но при наличии типичных изменений активности ферментов. В отличие от крупноочагового (трансмурального) инфаркта, возникновение мелких очагов некроза не нарушает процесс распространения импульса возбуждения по сердцу.
Постинфарктный кардиосклероз
Указание на постинфарктный кардиосклероз как осложнение ИБС вносят в диагноз не ранее чем через 2 месяца со дня возникновения инфаркта миокарда. Диагноз постинфарктного кардиосклероза как самостоятельной клинической формы ИБС устанавливают в том случае, если стенокардия и другие предусмотренные классификацией формы ИБС у больного отсутствуют, но имеются клинические и электрокардиографические признаки очагового склероза миокарда (устойчивые нарушения ритма, проводимости, хроническая сердечная недостаточность, признаки рубцовых изменений миокарда на ЭКГ). Если в отдалённом периоде обследования больного электрокардиографические признаки перенесённого инфаркта отсутствуют, то диагноз может быть обоснован данными медицинской документации, относящейся к периоду острого инфаркта миокарда. В диагнозе указывается на наличие хронической аневризмы сердца, внутренних разрывов миокарда, дисфункции папиллярных мышц сердца, внутрисердечного тромбоза, определяется характер нарушений проводимости и сердечного ритма, форма и стадия сердечной недостаточности.
Аритмическая форма
Аритмия сердца или признаки левожелудочковой сердечной недостаточности (в виде приступов одышки, сердечной астмы, отека легкого) возникают как эквиваленты приступов стенокардии напряжения или спонтанной стенокардии. Диагностика этих форм трудна и окончательно формируется на основании совокупности результатов электрокардиографического исследования в пробах с нагрузкой или при мониторном наблюдении и данных селективной коронарографии.
Диагностика
Клинические симптомы
Наиболее характерными жалобами при ишемической болезни сердца являются:
- загрудинная боль, связанная с физической нагрузкой или стрессовыми ситуациями
- одышка
- Перебои в работе сердца, ощущение нарушения ритма, слабость
- Признаки сердечной недостаточности, например как отёки, начинающиеся с нижних конечностей, вынужденное положение сидя.
Анамнез
Из данных анамнеза большое значение имеют продолжительность и характер болей, одышки или аритмии, связь их с физической нагрузкой, объём физической нагрузки, который пациент может выдержать без возникновения приступа, эффективность различных лекарственных средств при возникновении приступа (в частности, эффективность нитроглицерина). Важно выяснить наличие факторов риска.
Физикальное исследование
При физикальном исследовании возможно выявление признаков сердечной недостаточности (влажные хрипы и крепитация в нижних отделах лёгких, «сердечные» отёки, гепатомегалия — увеличение печени). Объективных симптомов, характерных именно для ишемической болезни сердца, не требующих лабораторного или инструментального обследования, нет. Любое подозрение на ишемическую болезнь сердца требует выполнения электрокардиографии.
Электрокардиография
ЭКГ — непрямой метод исследования, то есть он не говорит сколько клеток миокарда погибло, но позволяет оценить некоторые функции миокарда (автоматизма и с некоторыми допущениями — проведения). Для диагностики большинства других, помимо ИБС, но часто сочетающихся с ИБС патологических состояний миокарда (кардиомиопатий, гипертрофии миокарда и некоторых других заболеваний), ЭКГ несёт вспомогательную функцию, и необходимы также УЗИ и другие методы.
Некоторые электрокардиографические признаки острого инфаркта миокарда
Характерным признаком крупноочагового инфаркта миокарда (трансмурального) является наличие на ЭКГ патологического зубца Q.
- в I отведении:
- есть патологический зубец Q (>0.03 c, амплитуда превышает 1/3 амплитуды зубца R)
- есть отрицательный зубец T.
- во II отведении есть патологический зубец Q (>0.03 c, амплитуда превышает 1/4 R-зубца)
- в III отведении есть патологический зубец Q (>0.03 c, амплитуда превышает 1/2 R-зубца)
- в отведениях V1,V2,V3 есть зубец QS или QR и при этом зубец T отрицательный.
- в отведениях V4,V5,V6 есть патологический зубец Q (>0.04 c) и отрицательный зубец T.
Зубец T позволяет в динамике определять стадию процесса. Например, во II отведении: в острейшей стадии инфаркта миокарда — он резко положителен (кривая Парди, «кошачья спинка»), в острой — отрицателен (обычно с меньшей амплитудой), в подострую стадию и стадию рубцевания T-зубец поднимается к изолинии, но чаще не достигает её (если имеется крупноочаговый инфаркт). Патологический зубец Q и слабо выраженный отрицательный зубец T, которые не изменяются в течение нескольких дней, — электрокардиографический признак рубца, в ткани миокарда.

Данные ЭКГ являются объективным инструментальным критерием наличия инфаркта миокарда, давности повреждения, и его локализации.
Эхокардиография
Суть метода заключается в облучении тканей импульсами ультразвука фиксированной частоты и приёме отражённого сигнала. На основании величины отражения формируется картина плотности тканей через которые прошёл импульс. Современные аппараты осуществляют вывод графической информации в реальном времени, также имеется возможность оценки кровотока за счёт эффекта Доплера.
При ИБС эхокардиография позволяет оценить состояние миокарда, сохранность клапанного аппарата сердца, его сократительную активность.
Лабораторные показатели
ИБС объединяет в себе многие заболевания сердца, и соответственно биохимические изменения, возникающие в ходе их развития, различны. Могут развиваться следующие изменения.
Изменения, характерные для инфаркта миокарда
Для инфаркта миокарда характерно повышение концентраций специфических белков. Среди них:
- креатинфосфокиназа (первые 4—8 часов);
- тропонин-I (7—10 сут.);
- тропонин-Т (10—14 сут.);
- лактатдегидрогеназа;
- аминотрансферазы;
- миоглобин (первые сутки).
Все перечисленные белки содержатся только внутри клетки. При массовом разрушении клеток эти белки попадают в кровоток и определяются лабораторно. Это феномен получил название резорбционно-некротического синдрома.
В настоящее время в России значительная часть медицинских учреждений не имеет оборудования и материалов для определения уровня тропонинов. Данный анализ зачастую проводится больными в частных центрах в коммерческом порядке (при согласии больного на расширения объёма исследований).
Неспецифическая реакция на повреждение миокарда включает в себя:
- нейтрофильный лейкоцитоз (длится 3—7 сут.) — как проявление воспаления в ответ на некротические изменения;
- повышение СОЭ (1—2 недели) — как отражение изменений в количественном соотношении между фракциями белков, происходящее также, главным образом, за счёт развития воспаления.
- Повышение уровня АЛТ АСТ. (неспецифические маркеры цитолиза)
Изменения, характерные для атеросклероза
Для диагностики атеросклероза необходимы данные о следующих показателях:
- концентрация триглицеридов;
- общий холестерин;
- холестерин липопротеидов высокой плотности (антиатерогенные);
- холестерин липопротеидов низкой плотности (считается атерогенным);
- концентрация аполипопротеина А1 (ответственен за вывод избытка холестерина из тканей);
- концентрация аполипопротеина В (ответственен за доставку холестерина в ткани);
- индекс атерогенности.
Функциональные пробы
Функциональные пробы представляют собой, как правило, различные виды физической нагрузки, сопровождающиеся регистрацией параметров работы сердца, как правило, ЭКГ. Основным смыслом проведения проб является выявление патологии на ранних стадиях, когда в покое ещё не развиваются характерные изменения, но при нагрузке человека уже что-то беспокоит. Нагрузочные пробы применяются для проведения дифференциального диагноза и определения толерантности к физической нагрузке.
Нагрузка может быть дана различными способами. Среди них велотренажёр, беговая дорожка, степ тест, ходьба на фиксированную дистанцию, подъём по лестнице. Недостатком функциональных проб является их неинформативность при выраженных нарушениях в миокарде (из-за невозможности выполнить больными требуемый для получения достоверных результатов объём физической нагрузки).
Другие инструментальные методы
Ангиография и КТ-ангиография коронарных артерий

Ангиография коронарных артерий и КТ-коронарография представляют собой методы, при проведении которых в сосудистое русло вводится рентгеноконтрастное вещество, на фоне чего производится серия рентгеновских снимков или КТ-сканов. Таким образом контрастируются сосуды миокарда, что позволяет определить их проходимость, сохранность просвета, степень окклюзии.
Методы применяются как правило при решении вопроса о необходимости хирургического вмешательства. Данные исследования не являются полностью безопасными, возможно развитие аллергических реакций на компоненты контраста, что чревато тяжёлыми осложнениями (вплоть до анафилактического шока).
Внутрипищеводная электрокардиография
Является вспомогательным методом и позволяет оценить наличие или отсутствие дополнительных очагов возбуждения не регистрируемых в стандартных отведениях.
Методика заключается во введении активного электрода в полость пищевода. Метод позволяет детально оценивать электрическую активность предсердий и атриовентрикулярного соединения.
Холтеровское мониторирование
Представляет собой метод регистрации ЭКГ в течение суток, предназначен для выявления периодически возникающих нарушений работы сердца. Позволяет соотнести клинику с данными ЭКГ.
Запись ЭКГ осуществляется при помощи специального портативного аппарата — холтеровского монитора, который пациент носит в течение суток (на ремне через плечо или на поясе). Во время исследования пациент ведет свой обычный образ жизни, отмечая в специальном дневнике время и обстоятельства возникновения неприятных симптомов со стороны сердца. По завершении мониторирования данные передаются, как правило, на компьютер, где затем обрабатываются. Некоторые мониторы обладают возможностью непосредственной распечатки информации из памяти на ленту кардиографа.
Лечение
Лечение ишемической болезни сердца прежде всего зависит от клинической формы. Например, хотя при стенокардии и инфаркте миокарда используются некоторые общие принципы лечения, тем не менее тактика лечения, подбор режима активности и конкретных лекарственных препаратов может кардинально отличаться. Однако можно выделить некоторые общие направления, важные для всех форм ИБС.
Ограничение физической нагрузки
При физической нагрузке возрастает нагрузка на миокард, а вследствие этого — потребность миокарда в кислороде и питательных веществах. При нарушении кровоснабжения миокарда эта потребность оказывается неудовлетворённой, что фактически приводит к проявлениям ИБС. Поэтому важнейшим компонентом лечения любой формы ИБС является ограничение физической нагрузки и постепенное наращивание её при реабилитации.
Диета
При ИБС с целью снижения нагрузки на миокард в диете ограничивают приём воды и хлорида натрия (поваренной соли). Кроме того, учитывая важность атеросклероза в патогенезе ИБС, большое внимание уделяется ограничению продуктов, способствующих прогрессированию атеросклероза. Важным компонентом лечения ИБС является борьба с ожирением как фактором риска.
Следует ограничить, или по возможности отказаться, от следующих групп продуктов.
- Животные жиры (сало, сливочное масло, жирные сорта мяса)
- Жареная и копченая пища.
- Продукты, содержащие большое количество соли (соленая капуста, соленая рыба и т.п)
- Ограничить прием высококалорийной пищи, в особенности быстро всасывающихся углеводов. (шоколад, конфеты, торты, сдобное тесто).
Для коррекции массы тела особенно важно, следить за соотношением энергии приходящей со съеденной пищей, и расходом энергии в результате деятельности организма. Для стабильного снижения веса, дефицит должен составлять не менее 300 килокалорий ежедневно. В среднем человек не занятый физической работой в сутки тратит 2000—2500 килокалорий.
Фармакотерапия при ИБС
Существует целый ряд групп препаратов, которые могут быть показаны к применению при той или иной форме ИБС. В США существует формула лечения ИБС: «A-B-C». Она подразумевает применения триады препаратов, а именно антиагрегантов, β-адреноблокаторов и гипохолестеринемических препаратов.
Также, при наличии сопутствующей артериальной гипертензии, необходимо обеспечить достижение целевых уровней артериального давления.
Антиагреганты (A)
Антиагреганты препятствуют агрегации тромбоцитов и эритроцитов, уменьшают их способность к склеиванию и прилипанию к эндотелию сосудов. Антиагреганты облегчают деформирование эритроцитов при прохождении через капилляры, улучшают текучесть крови.
- Ацетилсалициловая кислота (Аспирин, Тромбопол, Ацекардол) — принимают 1 раз в сутки в дозе 75-150 мг, при подозрении на развитие инфаркта миокарда разовая доза может достигать 500 мг.
- Клопидогрел — принимается 1 раз в сутки по 1 таблетке 75 мг. Обязателен приём в течение 9 месяцев после выполнения эндоваскулярных вмешательств и АКШ.
β-адреноблокаторы (B)
За счёт действия на β-адренорецепторы адреноблокаторы снижают частоту сердечных сокращений и, как следствие, потребление миокардом кислорода. Независимые рандомизированые исследования подтверждают увеличение продолжительности жизни при приёме β-адреноблокаторов и снижение частоты сердечно-сосудистых событий, в том числе и повторных. В настоящее время нецелесообразно использовать препарат атенолол, так как по данным рандомизированных исследований он не улучшает прогноз. β-адреноблокаторы противопоказаны при сопутствующей лёгочной патологии, бронхиальной астме, ХОБЛ. Ниже приведены наиболее популярные β-адреноблокаторы с доказанными свойствами улучшения прогноза при ИБС.
- Метопролол (Беталок Зок, Беталок, Эгилок, Метокард, Вазокардин);
- бисопролол (Конкор, Нипертен, Коронал, Бисогамма, Бипрол, Кординорм);
- карведилол (Дилатренд, Акридилол, Таллитон, Кориол).
Статины и фибраты (C)
Холестеринснижающие препараты применяются с целью снижения скорости развития существующих атеросклеротических бляшек и профилактики возникновения новых. Доказано положительное влияние на продолжительность жизни, также эти препараты уменьшают частоту и тяжесть сердечно-сосудистых событий. Целевой уровень холестерина у больных с ИБС должен быть ниже, чем у лиц без ИБС, и равняется 4,5 ммоль/л. Целевой уровень ЛПНП у больных ИБС — 2,5 ммоль/л.
- ловастатин;
- симвастатин (-6,1 % размера бляшки, за 1 год терапии дозой 40мг);
- аторвастатин (-12,1 % размера бляшки после ЧКВ, за 0,5 год терапии дозой 20мг, результаты исследования ESTABLISH);
- розувастатин (-6,3 % размера бляшки, за 2 год терапии дозой 40мг, результаты исследования ASTEROID);
Фибраты. Относятся к классу препаратов, повышающих антиатерогенную фракцию липопротеидов — ЛПВП, при снижении которой возрастает смертность от ИБС. Применяются для лечения дислипидемии IIa, IIb, III, IV, V. Отличаются от статинов тем, что, в основном, снижают триглицериды и могут повышать фракцию ЛПВП. Статины преимущественно снижают ЛПНП и не оказывают значимого влияния на ЛПОНП и ЛПВП. Поэтому для максимально эффективного лечения макрососудистых осложнений требуется комбинация статинов и фибратов.
Нитраты
Препараты этой группы представляют собой производные глицерина, триглицеридов, диглицеридов и моноглицеридов. Механизм действия заключается во влиянии нитрогруппы (NO) на сократительную активность гладких мышц сосудов. Нитраты преимущественно действуют на венозную стенку, уменьшая преднагрузку на миокард (путём расширения сосудов венозного русла и депонирования крови). Побочным эффектом нитратов является снижение артериального давления и головные боли. Нитраты не рекомендуется использовать при артериальном давлении ниже 100/60 мм рт. ст. Кроме того в настоящее время достоверно известно, что приём нитратов не улучшает прогноз пациентов с ИБС, то есть не ведет к увеличению выживаемости, и в настоящее время используются как препарат для купирования симптомов стенокардии. Внутривенное капельное введение нитроглицерина, позволяет эффективно бороться с явлениями стенокардии, преимущественно на фоне высоких цифр артериального давления.
Нитраты существуют как в инъекционной, так и в таблетированной формах.
Натуральные гиполипидемические препараты
Доказана эффективность комплексной терапии пациентов, страдающих ишемической болезнью сердца, с применением поликозанола (20 мг в день) и аспирина (125 мг в день). В результате терапии отмечалось стойкое снижение уровня ЛПНП, снижение кровяного давления, нормализация веса.
Поликозанол подавляет синтез холестерина в момент между образованием ацетата и мевалоната и стимуляции распада холестерина ЛПНП в гепатоцитах путём активации липаз. Также поликозанол способствует повышению уровня холестерина ЛПВП, препятствует окислению холестерина ЛПНП, оказывает антитромбоцитарный эффект, не ухудшая при этом показатели коагуляции.
Антикоагулянты
Антикоагулянты тормозят появление нитей фибрина, они препятствуют образованию тромбов, способствуют прекращению роста уже возникших тромбов, усиливают воздействие на тромбы эндогенных ферментов, разрушающих фибрин.
- Гепарин (механизм действия обусловлен его способностью специфически связываться с антитромбином III, что резко повышает ингибирующее действие последнего по отношению к тромбину. В результате кровь сворачивается медленнее).
Гепарин вводится под кожу живота или с помощью инфузомата внутривенно. Инфаркт миокарда является показанием к назначению гепаринопрофилактики тромбов, гепарин назначается в дозе 12500 МЕ, вводится под кожу живота ежедневно в течение 5-7 дней. В условиях ОРИТ гепарин вводится больному с помощью инфузомата. Инструментальным критерием назначения гепарина является наличие депрессии сегмента S-T на ЭКГ, что свидетельствует об остром процессе. Данный признак важен в плане дифференциальной диагностики, например, в тех случаях, когда у больного имеются ЭКГ признаки произошедших у него ранее инфарктов.
Диуретики
Мочегонные средства призваны уменьшить нагрузку на миокард путём уменьшения объёма циркулирующей крови за счёт ускоренного выведения жидкости из организма.
Петлевые
Петлевые диуретики снижают реабсорбцию Na+, K+, Cl- в толстой восходящей части петли Генле, тем самым уменьшая реабсорбцию (обратное всасывание) воды. Обладают достаточно выраженным быстрым действием, как правило применяются как препараты экстренной помощи (для осуществления форсированного диуреза).
Наиболее распространённым препаратом в данной группе является фуросемид (лазикс). Существует в инъекционной и таблетированной формах.
Тиазидные
Тиазидные мочегонные относятся к Са2+ сберегающим диуретикам. Уменьшая реабсорбцию Na+ и Cl- в толстом сегменте восходящей части петли Генле и начальном отделе дистального канальца нефрона, тиазидные препараты уменьшают реабсорбцию мочи. При систематическом приёме препаратов этой группы снижается риск сердечно-сосудистых осложнений при наличии сопутствующей гипертонической болезни.
Ингибиторы ангиотензинпревращающего фермента
Действуя на Ангиотензинпревращающий фермент (АПФ), эта группа препаратов блокирует образование ангиотензина II из ангиотензина I, таким образом препятствуя реализации эффектов ангиотензина II, то есть нивелируя спазм сосудов. Таким образом обеспечивается поддержание целевых цифр артериального давления. Препараты этой группы обладают нефро- и кардиопротективным эффектом.
Антиаритмические препараты
- Амиодарон относится к III группе антиаритмических препаратов, обладает комплексным антиаритмическим действием. Данный препарат воздействует на Na+ и K+ каналы кардиомиоцитов, а также блокирует α- и β-адренорецепторы. Таким образом, амиодарон обладает антиангинальным и антиаритмическим действием. По данным рандомизированных клинических исследований препарат повышает продолжительность жизни больных, регулярно его принимающих. При приёме таблетированных форм амиодарона клинический эффект наблюдается приблизительно через 2-3 дня. Максимальный эффект достигается через 8-12 недель. Это связанно с длительным периодом полувыведения препарата (2-3 мес). В связи с этим данный препарат применяется при профилактике аритмий и не является средством экстренной помощи.
С учётом этих свойств препарата рекомендуется следующая схема его применения. В период насыщения (первые 7-15 дней) амиодарон назначается в суточной дозе 10 мг/кг веса больного в 2-3 приёма. С наступлением стойкого противоаритмического эффекта, подтверждённого результатами суточного ЭКГ- мониторирования, дозу постепенно уменьшают на 200 мг каждые 5 суток до достижения поддерживающей дозы в 200 мг в сутки.
Другие группы препаратов
Метаболический цитопротектор, антиоксидант-антигипоксант, обладающий комплексным воздействием на ключевые звенья патогенеза сердечно-сосудистых заболевания: антиатеросклеротическим, противоишемическим, мембранопротективным. Теоретически этилметилгидроксипиридина сукцинат обладает значительным положительным эффектом, но в настоящее время, данных о его клинической эффективности, основанных на независимых рандомизированых плацебоконтролируемых исследованиях, нет.
- Милдронат
- Мексикор;
- коронатера;
- триметазидин.
Использование антибиотиков при ИБС
Имеются результаты клинических наблюдений сравнительной эффективности двух различных курсов антибиотиков и плацебо у больных, поступавших в стационар либо с острым инфарктом миокарда, либо с нестабильной стенокардией. Исследования показали эффективность ряда антибиотиков при лечении ИБС. Эффективность данного типа терапии патогенетически не обоснована, и данная методика не входит в стандарты лечения ИБС.
Эндоваскулярная коронароангиопластика
Развивается применение эндоваскулярных (чрезпросветных, транслюминальных) вмешательств (коронароангиопластики) при различных формах ИБС. К таким вмешательствам относятся баллонная ангиопластика и стентирование под контролем коронарной ангиографии. При этом инструменты вводятся через одну из крупных артерий (в большинстве случаев используется бедренная артерия), а процедуру выполняют под контролем рентгеноскопии. Во многих случаях такие вмешательства помогают предотвратить развитие или прогрессирование инфаркта миокарда и избежать открытого оперативного вмешательства.
Этим направлением лечения ИБС занимается отдельная область кардиологии — интервенционная кардиология.
Хирургическое лечение
При определённых параметрах ишемической болезни сердца возникают показания к коронарному шунтированию — операции, при которой кровоснабжение миокарда улучшают путём соединения коронарных сосудов ниже места их поражения со внешними сосудами. Наиболее известно аортокоронарное шунтирование (АКШ), при котором аорту соединяют с сегментами коронарных артерий. Для этого в качестве шунтов часто используют аутотрансплантаты (обычно большую подкожную вену).
Также возможно применение баллонной дилатации сосудов. При данной операции манипулятор вводится в коронарные сосуды через пункцию артерии (обычно бедренной или лучевой), и посредством баллона заполняемого контрастным веществом производится расширение просвета сосуда, операция представляет собой, по сути, бужирование коронарных сосудов. В настоящее время «чистая» баллонная ангиопластика без последующей имплантации стента практически не используется, ввиду низкой эффективности в отдаленном периоде. В случае неверного движения медицинского прибора, возможен летальный исход
Другие немедикаментозные методы лечения
Гирудотерапия
Гирудотерапия представляет собой способ лечения, основанный на использовании антиагрегантых свойств слюны пиявок. Данный метод является альтернативным и не проходил клинические испытания на соответствие требованиям доказательной медицины. В настоящее время в России используется относительно редко, не входит в стандарты оказания медицинской помощи при ИБС, применяется, как правило, по желанию пациентов. Потенциальные положительные эффекты данного метода заключаются в профилактике тромбообразования. Стоит отметить, что при лечении по утверждённым стандартам данная задача выполняется с помощью гепаринопрофилактики.
Метод ударно-волновой терапии
Воздействие ударных волн низкой мощности приводит к реваскуляризации миокарда.
Экстракорпоральный источник сфокусированной акустической волны позволяет дистанционно воздействовать на сердце, вызывая «терапевтический ангиогенез» (сосудообразование) в зоне ишемии миокарда. Воздействие УВТ оказывает двойной эффект — кратковременный и долговременный. Сначала сосуды расширяются, и улучшается кровоток. Но самое главное начинается потом — в области поражения возникают новые сосуды, которые обеспечивают уже долгосрочное улучшение.
Низкоинтенсивные ударные волны вызывают напряжение сдвига в сосудистой стенке. Это стимулирует высвобождение факторов сосудистого роста, запуская процесс роста новых сосудов, питающих сердце, улучшения микроциркуляции миокарда и уменьшения явлений стенокардии. Результатами подобного лечения теоретически является уменьшение функционального класса стенокардии, увеличение переносимости физической нагрузки, снижение частоты приступов и потребности в лекарственных препаратах.
Однако следует отметить что в настоящее время не проводилось адекватных независимых многоцентровых ранодмизированных исследований оценивающих эффективность данной методики. Исследования приводимые в качестве доказательств эффективности данной методики, как правило произведены самими компаниями производителями. Или не соответствуют критериям доказательной медицины.
Данный метод не получил в России широкого распространения из-за сомнительной эффективности, дороговизны оборудования, и отсутствия соответствующих специалистов. В 2008 году данные метод не входил в стандарт медицинской помощи при ИБС, и выполнение данных манипуляций осуществлялось на договорной коммерческой основе, или в некоторых случаях по договорам добровольного медицинского страхования.
Усиленная наружная контрпульсация
Лечение стволовыми клетками
При введении в организм стволовых клеток рассчитывают, что попавшие в организм пациента полипотентные стволовые клетки дифференцируются в недостающие клетки миокарда или адвентиции сосудов. Стволовые клетки в действительности обладают данной способностью, однако они могут превратиться и в любые другие клетки человеческого организма.
Несмотря на многочисленные заявления сторонников данного метода терапии, он еще далек от практического применения в медицине, и отсутствуют клинические исследования соответствующие стандартам доказательной медицины, в которых бы подтверждалась эффективность данной методики. ВОЗ отмечает данный метод как перспективный, но пока не рекомендует его к практическому применению. В подавляющем большинстве стран мира эта методика является экспериментальной, и не входит в стандарты оказания медицинской помощи больным с ИБС.
Квантовая терапия ИБС
Представляет собой терапию путём воздействия лазерного излучения. Эффективность данного метода не доказана, независимое клиническое исследование проведено не было. Производители оборудования утверждают, что квантовая терапия эффективна практически для всех пациентов. Производители препаратов сообщают о проведённых исследованиях, доказывающих низкую эффективность квантовой терапии.
В 2008 году данный метод не входит в стандарты оказания медицинской помощи при ИБС, проводится преимущественно на средства пациентов. Утверждать об эффективности данного метода без независимого открытого рандомизированного исследования нельзя.
Прогноз
Прогноз условно неблагоприятный, заболевание является хроническим и неуклонно прогрессирующим, лечение только останавливает или значительно замедляет его развитие, но не обращает болезнь вспять.
См. также
- Аулик И. В. Определение физической работоспособности в клинике и спорте. — М., 1979. — 192 с.
- Алексанянц Г. Д. Спортивная морфология. Учебное пособие. — Советский спорт, 2005. — 21 с.
- Аносов И. П., Хоматов В. А. Анатомия человека в схемах. Советский спорт. Учебник. — К.: Высшая шк., 2002. — 191 с.
- Бабушкина Г. В., Картелишев А. В. Ишемическая болезнь сердца // Низкоинтенсивная лазерная терапия. — М.:Фирма «Техника». — С. 492—526
- Бабушкина Г. В., Картелишев А. В. Применение комбинированной лазерной терапии при ишемической болезни сердца // V11 международная научно- практическая конференция по квантовой медицине. — М.- декабрь 2001 г., с. 83-85
- Боголюбов В. М., Пономаренко Г. Н. Общая физиотерапия. Учебник для студентов мед. вузов. — М.: Медицина, 1999. — 430 с.
- Булич Э. Г., Муравов И. В. Здоровье человека.- Олимпийская литература, 2003.- 12 — 14 с.
- Бернштейн Н. А. — Очерки по физиологии движений и физиологии активности. — М.: Медицина, 1966. — 349 с.
- Волков Л. В. — Теория и методика детского и юношеского спорта, — Олимпийская литература, 2002. — 293 с.
- Гасилин В. С., Куликова Н. М. Поликлинический этап реабилитации больных инфарктом миокарда. — М.: Медицина, 1984. — 174 с.
- Геселевич В. А. Актуальные вопросы спортивной медицины. — Советский спорт, 2004.- 12 — 14 c.
- Гогин Е. Е. Гипертоническая болезнь. — М.: Известие, 1997.- 400 с.
- Гусев Л. И., Барскова Т. Ю. Квантовая терапия в кардиологии и ангиологии / Методическое пособие для врачей — М.: ЗАО «МИЛТА-ПКП ГИТ», 2006 — Рус. — 31 с.
- Донской Д. Д. Биомеханика с основами спортивной техники. — М., 1971. — 288 с.
- Европейские рекомендации по профилактике ССЗ в клинической практике. — интернет сайт www.mif-ua.com, — 2003.
- Епифанова В. А. Лечебная физическая культура: Справочник // — М.: Медицина, 1987. — 528 с.
- Зациорский В. М., Арунин А. С., Селуянов В. Н. Биомеханика двигательного аппарата человека. — М., 1981. — 144 с.
- Иньков А. Н. ИБС. — Ростов н/д: Феникс, 2000. — 96 с.
- Ильинский Б. В. — ИБС и наследственность. — Л.: Медицина, 1985. — 176 с.
- Молчанов Н. С. Предупреждение заболеваний сердца. — М.: «Знание», 1970. — 95 с.
- Оганов Р. Г. Берегите сердце. — М.: Медицина, 1979. — 56 с.
- Оганов Р. Г., Чазова Л. В. Гигиена и санитария. — 1992. — № 4 — с.39-45
- Оганов Р. Г. Профилактика ССЗ в работе врача общей практики. — статья www.zdorove.ru, — 2005.
- Оганов. Р. Г., Профилактическая кардиология: успехи, неудач, перспективы. Кардиология. — 1996. — 4-8 с.
- Поллок М. Л. Шмидт Д. Х. — Заболевания сердца и реабилитация. — Киев. Олимпийская литература, 2000. — 408 с.
- Паффенбаргер Р. С. — Здоровый образ жизни. — Олимпийская литература, 1999. — 319 с.
- Ромоданов А. П. Нейрохирургия. — М.: Медицина, 1982.
- Результаты Фремингемского исследования. Интернет сайт Национального сердечного института (США). — www.nhlbi.nih.gov/about/framingham, 1998.
- Рекомендации Европейского кардиологического общества, Европейского общества по изучению атеросклероза, Европейского общества по изучению гипертонии. Профилактика ИБС в Клинической практике. — интернет сайт www.nedug.ru, 2004.
- Сомохвалова Л. А. Научно-методическая конференция VIII-я по проблемам ФВиС медицины на севере. — Архангельск. 1986.- 153—154 с.
- Санитарные нормы допустимого шума создаваемого изделиями медицинской техники в помещениях лечебно-профилактических учреждений. — интернет-архив www.reciep.ru.
- Улащик В. С. Введение и теоретические основы физической терапии. — Минск: Наука и техника, 1981
- Физиология движений // Под ред. М. А. Алексеева, В. С. Гурфинкеля, П. Г. Костюка и др. — Л., 1976. — 376 с.
Список используемых диссертаций Центральной научной медицинской библиотеки (ЦНМБ)
- ДИС. Тимофеева И. В. Применение низкоинтенсивного инфракрасного лазера в лечении больных нестабильной стенокардией- 1994 ЦНМБ; Шифр Д94-1183; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-132614
- ДИС. Таланцев К. В. Влияние низкоинтенсивного лазерного облучения крови на функциональное состояние миокарда левого желудочка и центральную гемодинамику в раннем постреанимационном периоде- 1997 ЦНМБ; Шифр Д97-2458; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-141491
- ДИС. Куянцева Л. В. Эффективность применения низкоинтенсивного лазерного излучения инфракрасного диапазона при нарушениях ритма сердца у детей- 1998 ЦНМБ; Шифр Д98-1437; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-142653
- ДИС. Маринова О. Ю. Низкоинтенсивное лазерное излучение в терапии атеросклероза и стабильной формы ИБС- 1999 ЦНМБ; Шифр Д99-2457; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-147544
- ДИС. Овчинникова Н. В. Влияние низкоинтенсивного лазерного излучения на регенеративные процессы сердечной мышцы. дис. канд. мед. наук :14.00.23- 2000 ЦНМБ; Шифр Д2000-999; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-149837
- ДИС. Ляльченко И. Ф. Влияние электромагнитного излучения миллиметрового диапазона и низкоинтенсивного лазерного излучения на клиническое течение и показатели центральной гемодинамики у больных стенокардией. дис. канд. мед. наук :14.00.06- 2000 ЦНМБ; Шифр Д2000-2015; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-151619
- ДИС. Матиенко И. В. Значение низкоинтенсивного гелий-неонового лазерного излучения у больных ИБС в период подготовки и после операции аортокоронарного шунтирования. дис. канд. мед. наук :14.00.06- 2000 ЦНМБ; Шифр Д2000-2059; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-151347
- ДИС. Васильев А. П. Клиническая эффективность и профилактические аспекты применения низкоинтенсивного инфракрасного лазерного излучения у больных стенокардией при одно- и многократных курсах его использования- 1998 ЦНМБ; Шифр Д98-3012; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-144891
- ДИС. Силютина М. В. Структура нарушений ритма сердца у больных хронической обструктивной болезнью легких и бронхиальной астмой и их комплексное лечение с применением низкоинтенсивного лазерного излучения. дис. канд. мед. наук :14.00.43- 1998 ЦНМБ; Шифр Д98-2316; Формат Дата получения: 94.01.01 ЦНМБ; Шифр Д98-2316; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-143655
- ДИС. Осипова С. Р. Низкоинтенсивная лазеротерапия в комплексном лечении прогрессирующей стенокардии у больных пожилого возраста. дис. канд. мед. наук :14.00.06- 2001 ЦНМБ; Шифр Д2001-1275; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-155227
- ДИС. Сюч Н. И. Системный анализ показателей крови при низкоинтенсивном лазерном облучении у больных ишемической болезнью сердца пожилого и старческого возраста- 1998 ЦНМБ; Шифр Д98-2840; Формат Дата получения: 94.01.01 ЦНМБ; Шифр Д98-2840; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-144718
- ДИС. Горькова Т. А. Применение низкоинтенсивного лазерного излучения красного и инфракрасного спектра в комплексной терапии больных ишемической болезнью сердца. дис. канд. мед. наук :14.00.06- 2002 ЦНМБ; Шифр Д2002-755; ЗД; Формат Дата получения: 94.01.01; Инв.номер Д-158954
- ДИС. Абдрахманова А. И. Применение низкоинтенсивного лазерного излучения в лечении стабильной стенокардии напряжения в сочетании с различными комбинациями лекарственных средств. дис. на соиск. учен. степ. канд. мед. наук. код спец. 14.00.06. Абдрахманова А. И.- 2004 ЦНМБ; Шифр Д2004-4613; ЗД; Инв.номер Д173894; Экз.номер 1