Сифилис
| Сифилис | |
|---|---|
 Бледная трепонема (Treponema pallidum), вызывающая сифилис | |
| МКБ-10 | A50.-A53. |
| МКБ-10-КМ | A51.0 |
| МКБ-9 | 090-097 |
| DiseasesDB | 29054 |
| MedlinePlus | 001327 |
| eMedicine | med/2224 emerg/563 derm/413 |
| MeSH | D013587 |
Си́филис (устар.: люэс) — хроническое системное венерическое инфекционное заболевание с поражением кожи, слизистых оболочек, внутренних органов, костей, нервной системы с последовательной сменой стадий болезни, вызываемое бактериями вида Treponema pallidum (бледная трепонема) подвида pallidum, относящимся к роду трепонем (Treponema) порядка Спирохеты (Spirochaetales).
Содержание
- 1 Происхождение названия
- 2 История сифилиса
- 3 Классификация
- 4 Эпидемиология
- 5 Этиология
- 6 Пути передачи
- 7 Патогенез
- 8 Клинические проявления заболевания
- 9 Диагностика
- 10 Лечение
- 11 Прогноз
- 12 Тема сифилиса в искусстве
- 13 См. также
- 14 Примечания
- 15 Литература
- 16 Ссылки
Происхождение названия
Сифилис называли по предполагаемому национальному признаку происхождения — «немецкая», «французская» болезнь и т. д. В 1530 году выходит в свет ставшее позже чрезвычайно широко известным сочинение о сифилисе профессора Падуанского университета, врача, астронома и поэта Джироламо Фракасторо (1483—1553). Он создал поэму «Сифилис, или О галльской болезни», по сути, став первым популяризатором медицинских знаний об этом заболевании. Труд Фракасторо был написан в виде мифологической поэмы, в которой простой свинопас по имени Сифил (др.-греч. σῦς — свинья, φίλος — любитель) бросает вызов самим богам, утверждая, что земные цари более знатные и богатые скотовладельцы, чем божества Олимпа. Небесные владыки награждают Сифила за дерзость тяжёлой болезнью, название которой производится от его имени. Так «многонациональная» болезнь (называемая ещё «люэс» от лат. lues — зараза) обрела современное название.
По другой версии болезнь названа по имени Сифила — сына Ниобы, которая была дочерью Тантала и женой царя Фив Амфиона, матери многочисленных детей (по одной из версий мифа, у неё было семь сыновей и семь дочерей). Ниоба, возгордившись своей плодовитостью, стала насмехаться над богиней Лето, у которой были лишь дочь Артемида и сын Аполлон. В результате, отомстив за оскорблённую мать, Артемида уничтожила дочерей, а Аполлон — сыновей Ниобы. Отец погибших детей Амфион покончил с собой, а Ниоба от отчаяния и горя превратилась в скалу. Об этом рассказал в своих «Метаморфозах» римский поэт Овидий (43 г. до н. э. — ок. 18 г. н. э.). В последующем врачи отождествили заразную болезнь с персонажем мифа.
История сифилиса

Теории происхождения сифилиса
Существуют три основные гипотезы происхождения сифилиса: американская, европейская и африканская.
Американская гипотеза
Широко распространена гипотеза о том, что в Европу сифилис занесли матросы с кораблей Колумба из Нового Света (Америки), которые, в свою очередь, заразились от аборигенов острова Гаити:9. Многие из них затем присоединились к многонациональной армии короля Франции Карла VIII, который вторгся в Италию в 1494 году. В результате в 1495 году возникла вспышка сифилиса среди его солдат, когда они взяли Неаполь (см. Первая итальянская война). Вероятно, это стало одной из причин ухода из завоёванного королевства Карла VIII. В 1496 году его войско было разбито испанцами, и солдаты, возвращаясь домой, способствовали распространению заболевания:9. Эпидемия распространилась на Францию, Италию, Германию, Швейцарию, а затем проникла в Австрию, Венгрию, Польшу, что привело к гибели более чем 5 миллионов человек. Считается, что основными распространителями болезни были проститутки, чьими услугами пользовались моряки и солдаты. К 1500 году эпидемия распространяется по всей Европе и выходит за её пределы, фиксируются случаи заболевания в Северной Африке, Турции, также заболевание распространяется в Юго-Восточной Азии, Китае и Индии. В 1512 году в Киото происходит большая вспышка заболеваемости сифилисом. Сифилис был основной причиной смерти в Европе в эпоху Возрождения.
Эту гипотезу оспаривают критики, опираясь на археологические находки скелетов монахов со следами сифилитического поражения с гораздо более ранней датировкой (см. ниже). Гипотеза американского происхождения сифилиса получила новое подтверждение с помощью генетического анализа, проведённого учёными под руководством Кристин Харпер (Kristin Harper) из университета Эмори, установивших родственную связь возбудителя сифилиса — бледной трепонемы — с южноамериканскими трепонемами. Обнаружение же средневековых скелетов со следами сифилиса учёные объясняют действием другого штамма трепонемы, пришедшего в Европу из Африки. Этот подвид болезни, по их мнению, не передавался половым путём.
Европейская гипотеза
Сторонники этой гипотезы считают, что сифилис был известен ещё в глубокой древности. По их мнению, об этом свидетельствуют описания в работах Гиппократа, Галена, Диоскорида, Цельса, Авиценны и других учёных древности, а также в Библии поражений, характерных для сифилиса. Также были обнаружены скелеты монахов-августинцев, живших в монастыре северо-восточного английского порта Кингстон-апон-Халла. Их радиоуглеродный анализ выявил повреждения костей, которые, по мнению сторонников этой гипотезы, характерны для сифилиса. В журнале судоходства этого города отмечено постоянное прибытие моряков из далёких мест, что, как полагают, было ключевым фактором передачи сифилиса. В скелетах жителей древнего города Помпеи обнаружены признаки врождённого сифилиса, хотя интерпретация этих данных оспаривается. Также был обнаружен скелет подростка, жившего в начале XIV века, с изменениями зубов, характерными для заражения сифилисом внутриутробно.
Африканская гипотеза
Существует гипотеза, что родиной сифилиса является Африка. Впервые она была высказана в 1961 году Т. Кокбёргом (T. Cockburg) и в 1963 году — Э. Хадсоном (E. Hudson), а затем поддержана рядом других учёных. Исходя из этой гипотезы, возбудители сифилиса и тропических, или эндемических трепонематозов (фрамбезии, пинты, беджеля), имеют единого предка, исчезнувшего в настоящее время. Из Африки сифилис распространился в результате войн, торговых связей, вывоза рабов, паломничества христиан и мусульман в святые места.
Гипотеза о связи с гонореей
Большую путаницу в изучение сифилиса внёс британский хирург Джон Хантер. Для доказательства того, что проявления сифилиса и гонореи относятся к одному заболеванию, в 1767 году он привил себе в головку полового члена и на крайнюю плоть гной из уретры больного гонореей. Через несколько недель на месте прививки образовался твёрдый шанкр. Опыт казался настолько достоверным и убедительным, что более 100 лет господствовало убеждение о том, что проявления сифилиса и гонореи представляют собой разные формы течения одного и того же заболевания, хотя ещё Бенджамин Белл в 1792 году утверждал обратное. Ошибка произошла в результате стечения обстоятельств. Для своего опыта Хантер взял больного, страдавшего одновременно двумя заболеваниями. Только через 60—70 лет данному опыту было дано надлежащее толкование. Это стало возможным благодаря исследованиям француза Филиппа Рикора,. В ходе исследований с 1831 по 1837 год он заразил 700 человек сифилисом и 667 гонореей. В основном это были люди, приговорённые к смерти. Благодаря его экспериментам спор унитаристов, утверждавших, что проявления сифилиса и гонореи вызваны одним заболеванием, и дуалистов был окончательно разрешён. Учёные не могли не учитывать полученные Рикором результаты, но осудили методы их получения.
Сифилис в России
В 1497 году были зафиксированы первые случаи заболевания сифилисом в Великом Княжестве Литовском, что зафиксировано «Хроникой Быховца», где сообщается о стремительном распространении «французских болезней»:
В лето от сотворения мира семь тысяч пятое, а после рождества Христова тысяча четыреста девяносто седьмое собрал король польский Альбрехт великое множество своего войска и со всеми силами Польского королевства, изготовившись и вооружившись, пошёл на конях против молдавского воеводы Стефана… В том же году в Литовской земле был большой голод и стали распространяться среди людей французские болезни.
Начавшись в 1495 г. под Неаполем в войсках французского короля Карла VIII, осаждавших этот город, она в последующие годы широкой волной распространилась по всей Европе: разноплеменные наемники Карла VIII и солдаты противостоявшей ему военной коалиции, вернувшись к своим домашним очагам после военного похода, принесли в свои семьи и соплеменникам эту новую заразную болезнь. Уже в 1496 г. эпидемия сифилиса захватила территорию Италии, Франции, Швейцарии и Германии; затем перекинулась в Австрию, Венгрию и Польшу, а в 1499 году впервые появляется в России. И в России, и в Литве, и в Польше болезнь распространилась быстро и широко, это было обусловлено рядом объективных и субъективных причин. В частности, низкий уровень медицинской помощи и безграмотность населения мешали своевременному обнаружению заболевания, а религиозный фанатизм позволял отказываться от лечения лишь на основании мнения о сифилисе как о небесной каре. Во времена Ивана Грозного сифилис был известен в России как «польская», «немецкая», «французская» болезнь. Сифилис в те времена был настолько распространён, что в Домострое он упоминался под названием «френчь» (то есть «французская» болезнь).
Началом планомерной борьбы с сифилисом можно считать 1667—1679 годы, когда царским указом Аптекарскому приказу предписывалось осматривать лиц с «прилипчивыми болезнями», в том числе и «френчью». Так, в отчёте осмотра от 5 мая 1679 года указывается:
«…из дворян — у Степана Пророва сына Ширина болезнь нечисть в гортани, и от той нечисти язычок отгнил и небо провалилось в нос… А Великого государя службы за той болезнью ему служить немочно». Был освидетельствован также царский стряпчий Дей Ступонин, у которого «оказались фрянки по всему телу… и болезнь лечить у него можно…, а как вылечится ему государеву службу служить можно». Из отчёта аптекарского приказа от 7 апреля 1679 года следует: «при осмотре князя Ивана сына Борятинского установлено, что у него болезнь чепучинная, и за такой болезнью ему государеву службу служить немочно».
Первые систематические мероприятия по борьбе с сифилисом были предприняты в царствование Петра I. В 1711 году издан указ, согласно которому женщины, ведущие распутный образ жизни, помещались в прядильный дом, а «винные бабы и девки отсылались в мануфактур-коллегии». В последующих указах 1718, 1728, 1736 годов вводились запретительные меры, направленные на ликвидацию публичных домов. В «Воинских артикулах», принятых Петром I в 1716 году, упоминается о «бесплатном лечении всех военнослужащих, кроме офицеров, которые себе наживают болезни французские … за то брать плату, смотря по случаю и рангу». В 1721 году издан указ, предписывающий начало строительства специальных домов для «непотребного и невоздержанного жития», в 1750 году указом императрицы Елизаветы Петровны предписывалось:
…непотребных жён, девок и сводниц смотреть и пристойным образом разведывать об оных, ловить и приводить в главную полицию, а оттуда присылать в комиссию.
Однако несмотря на принятые меры, ситуация с заболеваемостью сифилисом продолжала ухудшаться.
В 1755 году в «Учреждении об управлении губерниями» предписывалось «лиц непотребного, неистового и соблазнительного жития женского пола помещать в смирительные дома», а за полученную от «невоздержанности французскую болезнь виновные наказывались батогами». В 1763 году в Санкт-Петербурге была открыта «секретная» больница для больных «франц-венерией» на 30 мужских и 30 женских мест. Поступившие в неё больные не называли своего имени и могли носить маски. Посторонние на территорию больницы не допускались. Так в России была создана первая специализированная венерологическая больница, первым заведующим которой был Д. С. Самойлович.
Несмотря на все карательные меры, заболеваемость сифилисом продолжала расти. Катастрофический рост количества больных вынудил правительство, помимо предупредительно-репрессивных мер, серьёзнее озаботиться и устроением медицинской помощи населению. В 1776 году в Москве была открыта Екатерининская больница, а в 1780 году в Санкт-Петербурге — Обуховская сифилитическая больница на 30 коек, в дополнение к уже существовавшей «секретной» больнице. Также в этот период несколько стационаров было открыто в крупных губернских городах, таких как Киев.
Императрица Екатерина II лично присутствовала на заседании Сената, посвящённом этой проблеме. 8 мая 1793 года издан указ, согласно которому во всех городах должны были быть построены специальные дома для лечения больных прилипчивыми заболеваниями. Для больных «французской болезнью» лечение было бесплатным, а после окончания курса лечения они должны были высылаться в Нерчинск. Также 30 декабря 1792 года был издан указ для медицинской коллегии, предписывающий подготовить персонал и медикаменты к предстоящему открытию данных заведений. Интересной особенностью является то, что при обращении туда лиц, не состоящих на государственной службе, можно было не называть своё сословие и имя.
Отдельным указом описывались меры по лечению женщин, больных сифилисом, 17 мая 1793 года издан указ «О лечении распутных женщин, одержимых франц-венерией, и о ссылке оных на поселение». Инициатором издания указа был Санкт-Петербургский генерал-губернатор А. И. Глебов. В своем прошении к Сенату он пишет, что по состоянию на 26 апреля 1793 года из 671 находящегося в Санкт-Петербургском госпитале больного значительная часть находилась там в результате заражения «франц-венерией». В прошении также призывалось отправить во все воинские подразделения группы, которые должны были бы провести осмотр всех воинских чинов, а у тех, кто болен прилипчивой болезнью, расспросить, от кого и когда они, по их мнению, заразились. Затем эти женщины должны быть найдены и обследованы, наиболее отличившихся в непотребстве предлагалось ссылать в Нерчинск, если же лица, больные сифилисом, принадлежали помещику, то он мог после лечения забрать их себе, если оплачивал питание и лечение, если он этого не делал, они высылались на общих основаниях.
Но, как показывают архивные документы, меры, принятые властями, были недостаточно эффективны, заболеваемость сифилисом продолжала расти, карательные меры не могли снизить её уровень. Повышение уровня заболеваемости наблюдалось после войны 1812 года. В 1835 году заболеваемость в армии составляла 58 на 1000 человек, а к 1861 году — 1/16 от всех болезней, регистрируемых в военных частях. В гражданской медицинской сети в 1857 году 10 % госпитализированных составляли больные сифилисом. Н. И. Пирогов в статье «Сифилитические язвы», изданной в 1837 году, писал, что в России совершенно не рассматривались вопросы предупреждения и эпидемиологии сифилиса.
Важным этапом в борьбе с заболеванием является открытие в 1869 году при Медико-хирургической академии в Санкт-Петербурге двух раздельных кафедр — дерматологии и сифилидологии, затем кафедр сифилидологии при Московском и Варшавском университетах, а в 1884 году — кафедр по кожным и венерическим болезням на медицинских факультетах Киевского и Казанского университетов. Подготовка специализированных кадров позволила значительно повысить качество медицинской помощи населению.
В 1867 году профессор В. М. Тарновский высказался о необходимости выделения сифилидологии в отдельную науку. Он заявлял, что долгое время, пока лечение сифилиса ограничивалось только внешними проявлениями, заболевание относилось к хирургии, но в свете последних достижений науки стало ясно, что лечение сифилиса невозможно без понимания патологических процессов, происходящих в организме человека.
Заболеваемость продолжает расти, хотя и медленнее, чем в начале XIX века; новый всплеск заболеваемости наблюдается в начале XX века, в связи с войнами и революциями качество медицинской помощи резко падает, а количество больных растет. По данным медицинского департамента, в 1904 году заболеваемость сифилисом в русской армии была равна 9,76 %, в 1905 году — 14,74 %, в 1906 году — 17,85 %, в 1907 году — 19,79 %.
Открытие бледной трепонемы началось с попыток экспериментального заражения животных. Исследованиями в этом направлении занимались И. И. Мечников, Э. Ру и Д. К. Заболотный, в 1903 году прививших сифилис обезьянам шимпанзе и павианам. В микропрепаратах ими были обнаружены плохо преломляющие свет микроорганизмы, однако их наличие не связывали с возникновением заболевания. В 1905 году Эрих Гоффман и протозоолог Фриц Шаудин открыли возбудителя заболевания — бледную трепонему. Протозоолог Шаудин в поле микроскопа обнаружил микробов в неокрашенных нативных мазках, приготовленных венерологом Гофманом из папулы больной сифилисом женщины.
Классификация
В целом все случаи заболевания сифилисом можно разделить на следующие группы:
- Первичный сифилис
- Вторичный сифилис
- вторичный ранний сифилис
- вторичный поздний сифилис
- Третичный сифилис
- Врождённый сифилис
Согласно данной, традиционной клинической классификации все формы сифилиса разделяются на ранние и поздние формы. Для ранних форм характерны высокая степень контагиозности, реакция Вассермана с яркоположительным результатом (++++) и бесследное разрешение сифилидов, для поздних — меньшая контагиозность, калечащие сифилиды, поражающие и необратимо разрушающие не только кожу и слизистые, но также скелет, внутренние органы (сифилитическая эктима, рупия, гумма) и ЦНС, и малая степень выраженности реакции Вассермана (+, редко ++). Для врождённого сифилиса характерны те же черты, что для позднего сифилиса в сочетании с пренатальным поражением и недоразвитием органов и систем.
Существует более подробная клинико-лабораторная классификация, учитывающая не только периодичность клинических форм, но и особенности поведения классических серологических реакций в разных стадиях сифилиса:
- Сифилис первичный серонегативный.
- Сифилис первичный серопозитивный.
- Вторичный свежий сифилис.
- Вторичный скрытый сифилис.
- Вторичный рецидивный сифилис.
- Третичный активный сифилис.
- Третичный скрытый сифилис.
- Скрытый сифилис.
- Сифилис плода.
- Ранний врождённый сифилис.
- Поздний врождённый сифилис.
- Скрытый врождённый сифилис.
- Висцеральный сифилис.
- Сифилис нервной системы.
В МКБ 10 пересмотра выделяются следующие формы сифилиса:
- A50 Врождённый сифилис
- A50.0 Ранний врождённый сифилис с симптомами
- A50.1 Ранний врождённый сифилис скрытый
- A50.2 Ранний врождённый сифилис неуточнённый
- A50.3 Позднее врождённое сифилитическое поражение глаз
- A50.4 Поздний врождённый нейросифилис [ювенильный нейросифилис]
- A50.5 Другие формы позднего врождённого сифилиса с симптомами
- A50.6 Поздний врождённый сифилис скрытый
- A50.7 Поздний врождённый сифилис неуточнённый
- A50.9 Врождённый сифилис неуточнённый
- A51 Ранний сифилис
- A51.0 Первичный сифилис половых органов
- A51.1 Первичный сифилис анальной области
- A51.2 Первичный сифилис других локализаций
- A51.3 Вторичный сифилис кожи и слизистых оболочек
- A51.4 Другие формы вторичного сифилиса
- A51.5 Ранний сифилис скрытый
- A51.9 Ранний сифилис неуточнённый
- A52 Поздний сифилис
- A52.0 Сифилис сердечно-сосудистой системы
- A52.1 Нейросифилис с симптомами
- A52.2 Асимптомный нейросифилис
- A52.3 Нейросифилис неуточнённый
- A52.7 Другие симптомы позднего сифилиса
- A52.8 Поздний сифилис скрытый
- A52.9 Поздний сифилис неуточнённый
- A53 Другие и неуточнённые формы сифилиса
- A53.0 Скрытый сифилис, неуточнённый как ранний или поздний
- A53.9 Сифилис неуточнённый
Эпидемиология


Сифилис с момента его первого описания в конце XV века стал социально значимой болезнью и продолжает оставаться таковой и в настоящее время. Основной мерой борьбы с его распространением в Европе долгое время был контроль за проститутками и их обязательный осмотр на предмет болезни. С XVI века в Италии, Франции и других странах создавались приюты для сифилитиков, в XIX веке некоторые из них превратились в центры по изучению венерических болезней.
В целом в начале XXI века число случаев выявления первичного и вторичного сифилиса в развитых странах остаётся относительно стабильным. Также отмечается и рост процента заражённых при оральном половом контакте. По разным данным, от 20 % до 30 % лиц с впервые выявленным сифилисом заразились именно этим путём, при этом существует мнение, что данные цифры несколько занижены и не отражают реальной ситуации.
В России ситуация с заболеваемостью сифилисом после распада СССР стала значительно ухудшаться. В 1991 году на 100 тысяч человек приходилось 7,1 заболевшего, в 1998 году было уже 27,2 больного на 100 тысяч человек. В 2009 году данный показатель составил 52,2 человека на 100 тысяч населения, то есть по сравнению с исходным уровнем эпидемиологическая ситуация ухудшилась в 7,2 раза.
Этиология
Пути передачи
Особенности передачи сифилиса обусловлены биологическими особенностями возбудителя, в частности, требовательностью к влажности и температуре среды и анаэробностью.
Сифилис передаётся, в основном, половым путём, в связи с чем относится к группе венерических заболеваний наряду с гонореей, мягким шанкром и другими венерическими болезнями. Однако возможна передача сифилиса и через кровь, например, при переливании крови заражённого сифилисом донора, или у инъекционных наркоманов при пользовании общими шприцами и/или общими ёмкостями для растворов наркотиков, или в быту при пользовании общим «кровавым» инструментом типа зубных щёток или бритв.
Бытовой «бескровный» путь заражения сифилисом также не исключён, но весьма редок и требует тесного контакта с больным третичным сифилисом, имеющим открытые сифилитические язвы или распадающиеся сифилитические гуммы, из которых возбудитель может попасть, например, на посуду, из которой пил больной.
Также можно перечислить полотенца, ложки, зубные щётки, бельё и прочие соприкасающиеся со слизистыми оболочками предметы. Способность мочи и пота больного передавать инфекцию не доказана, в слюне бледные трепонемы обнаруживаются только при наличии высыпаний в полости рта. Возможно заражение ребёнка молоком матери даже при отсутствии видимых изменений в области молочной железы, также заразной является сперма, даже при отсутствии видимых патологических очагов на половом члене больного. Медицинский персонал может заразиться заболеванием при осуществлении лечебно-диагностических мероприятий, а также при вскрытии трупов больных сифилисом, особенно опасны трупы детей с первично врождённой формой заболевания.
Патогенез
Инкубационный период первичной стадии сифилиса составляет в среднем 3 недели (интервал от нескольких суток до 6 недель) с момента заражения. По окончании инкубационного периода в случае полового или бытового заражения в месте проникновения микроба обычно развивается первичный аффект.
Патогенез сифилиса обусловлен реакцией организма на воздействие эндотоксинов бледной трепонемы. Токсигенностью возбудителя обусловливается полиморфность протекающих в заражённом организме процессов, в зависимости от стадии заболевания патологические изменения отличаются довольно значительно.
В классическом течении сифилитической инфекции принято выделять 4 периода:
- Инкубационный;
- Первичный;
- Вторичный;
- Третичный.
Последние три периода обнаруживаются характерной симптоматикой, инкубационный период никак себя не проявляет, и его сроки определяются лишь косвенно после появления клиники.
Инкубационный период
Инкубационный период представляет собой период болезни, продолжающийся от момента проникновения в организм бледной трепонемы до возникновения первичного аффекта, включающего твёрдый шанкр в сочетании с регионарным лимфаденитом. В течение его происходит постепенное увеличение количества клеток возбудителя в месте их внедрения в организм больного. Трепонема размножается делением в среднем один раз в 30—32 часа. Этот период заболевания характеризуется отсутствием регистрируемых клинических и серологических изменений в организме больного, продолжается он в среднем 3—4 недели, возможно его укорочение до 8—15 дней или удлинение до 108—190 дней. Укорочение инкубационного периода происходит, как правило, при одновременном заражении организма из 2 источников, удлинение при приёме антибиотиков после момента заражения, например, по поводу ангины, хотя следует отметить, что увеличение инкубационного периода не всегда обусловлено приёмом антибиотиков.
Первичный сифилис

С момента появления твёрдого шанкра начинается первичный период заболевания, который продолжается до возникновения на коже и слизистых специфической сыпи. Период первичного сифилиса длится в среднем 6—7 недель. Приблизительно через 5-8 дней после начала этого периода заболевания у больного начинают увеличиваться регионарные лимфоузлы, формируется специфический бубон (регионарный склераденит), во второй половине XX века стали распространены варианты течения болезни, при которых не происходит регионарного увеличения лимфоузлов. Если в начале XX века только у примерно 0,06 % больных не было регионарного увеличения лимфоузлов, то в 1976 году, по данным Е. М. Костиной, такая клиника была уже у 21,6 % заражённых. Также, как правило, лимфаденит сопровождается воспалением лимфатических сосудов (лимфангитом).
Первичный сифилис разделяли ранее на 2 периода: серонегативный и серопозитивный. В серонегативном периоде классические серологические реакции (КСР), такие как реакция Вассермана, Колмера, Кана, Закса-Витебского отрицательны. В серопозитивном периоде КСР становятся положительными, это происходит примерно через 3-4 недели после возникновения первичной сифиломы; если хотя бы одна из проведённых серологических реакций оказывается положительной, то выставляется диагноз первичного серопозитивного сифилиса. Данное разделение осуществлялось для того, чтобы можно было оценить длительность существования инфекции в организме больного.
C середины 80х годов XX века и в настоящее время в связи с появлением современных, высокоспецифических и высокочувствительных реакций ПЦР, ИФА, и, несколько ранее, РИФ и РИБТ (РИТ), разделение на серонегативный и серопозитивный сифилис утратило прежнее значение. Появление и выявление специфических авидных антител к антигенам бледной трепонемы, в частности, иммуноглобулинов класов М и G, происходит в те же сроки, что и при контакте с любыми другими антигенами.
Вторичный сифилис
Вторичный сифилис обусловлен преимущественно гематогенной диссеминацией возбудителя в организме больного и проявляется появлением высыпаний на коже и слизистых оболочках, поражением нервной системы.
Вторичный сифилис делится на:
- свежий (Lues secundaria recens) или ранний,
- рецидивный (Lues secundaria recidiva) или возвратный (Lues secundaria reccurens),
- скрытый период (Lues secundaria latens).
Данный период заболевания в большинстве случаев начинается через 6—7 недель после появления первичной сифиломы или через 9—10 недель после заражения. Вследствие гематогенного распространения возбудителя наблюдается системное поражение организма, развивается специфическая розеолезная, папулезная, пустулезная сыпь. При этом также страдают и все органы и системы организма, поражается нервная система, кости, печень, почки и многое другое. Высыпания на коже, во многом обусловленные разрушением трепонем активным иммунным ответом с выходом в кровь эндотоксина с ангиопаралитическим действием, через несколько недель бесследно исчезают, и заболевание переходит в скрытую фазу.
В таком состоянии возбудитель находится в организме больного в несколько подавленном состоянии, его размножение ограничивается силами иммунного ответа. Но в то же время иммунитет не может полностью устранить очаги хронической инфекции, возникшие в органах и тканях, и при ослаблении напряжённости иммунитета возникает рецидив заболевания. Подобные рецидивы заболевания могут повторяться неоднократно (возвратный сифилис); характерной особенностью является постепенное увеличение элементов сыпи, их склонность к слиянию в единые очаги. Следует отметить, что, начиная с конца XX века, ориентируясь только на клиническую картину заболевания, зачастую невозможно отличить свежий и рецидивный вторичный сифилис. Это во многом обусловлено патоморфозом процесса и широким применением антибиотиков в быту.
Третичный сифилис

Третичный сифилис является следующей стадией развития заболевания; если вторичный сифилис у больного не лечился или лечился неадекватно, то заболевание переходит в эту фазу. В этой стадии происходит постепенное ослабление эффективности иммунного ответа и начинает развиваться сифилитическое поражение всех органов и тканей организма больного. Самой характерной чертой сифилидов третичного периода является грубое изменение ими органов и тканей. На коже и во внутренних органах это проявляется в виде формирования сифилитических гумм. Заболевание течёт циклично, и обострения, как правило, связаны с воздействием факторов, приводящих к понижению иммунитета, таких как травмы, инфекционные заболевания, стрессы, недостаточное питание и тому подобное. Если больной в течение 10-20 лет после начала третичного периода сифилиса не получает адекватного лечения, начинается специфическое сифилитическое поражение; оно может проявляться поражением практически любой из систем организма. Примерами такого специфического поражения является нейросифилис с прогрессивным параличом, сифилис аорты, клапанов сердца, костей (особенно большеберцовых), сифилитический гонит, увеит, отит и ещё целый ряд заболеваний люэтической этиологии. В то же время сифилитическое поражение почек и печени не носит какого-либо специфического характера.
Благодаря применению антибиотиков для терапии и охватом населения скрининговыми обследованиями третичный сифилис стал встречаться значительно реже, чем в первой половине XX века.
Следует отметить, что были зарегистрированы случаи, при которых у больных после обычного течения 1 и 2 фазы болезни не обнаруживались серологические или микробиологические следы возбудителя. В первой половине XX века считалось, что возможно самопроизвольное излечение заболевания. В какой-то мере это верно в связи с тем, что такой человек является незаразным и не имеет никаких клинических проявлений болезни, однако по мере исследования данного вопроса было обнаружено, что полной санации организма не происходит. Под действием иммунной системы бледная трепонема переходит в L-форму, что препятствует её обнаружению с помощью классических серологических реакций типа реакции Вассермана. А в том случае, если иммунный ответ достаточно активен, количество клеток возбудителя становится настолько мало, что вероятность их обнаружения значительно снижается. То есть такой больной становится резервуаром инфекции; если иммунитет ослабнет, возбудитель снова начнет активно размножаться, и человек снова станет источником инфекции и появятся клинические и серологические признаки болезни.
Механизм иммунного ответа
В настоящее время считается, что к бледной трепонеме отсутствует врождённый иммунитет, хотя и существуют косвенные данные, свидетельствующие против этой теории. В период контакта организма больного с инфекцией у него развивается так называемый нестерильный инфекционный иммунитет. Это означает, что организм образует адекватные возбудителю антитела, но, несмотря на это, полностью уничтожить патогенные микроорганизмы ему не удаётся. Теоретически такой иммунный ответ возникает, начиная с момента контакта с возбудителем, и сохраняется до его прекращения, то есть до момента этиологического излечения. Однако на практике в третичном периоде заболевания он может быть выражен настолько слабо, что специфические антитела не регистрируются даже при выраженных клинических проявлениях.
В результате взаимодействия антигенов бледной трепонемы с иммунной системой больного начинают вырабатываться три группы антител. В начале заболевания в крови обнаруживаются преимущественно IgA (флюоресцины); после появления твёрдого шанкра к ним присоединяются IgM (реагины), и только после этого — IgG (иммобилизины). Помимо антител в иммунном ответе также участвует и клеточный компонент защитной системы организма. В противодействии бледной трепонеме оказываются задействованы макрофаги, T-лимфоциты, B-лимфоциты.
В типичном процессе поглощения клеткой иммунной системы чужеродной клетки выделяют 4 стадии:
- Стадию сближения фагоцита и бледной трепонемы,
- Стадию прилипания к возбудителю (аттракция),
- Стадию погружения возбудителя в протоплазму фагоцита,
- Стадия внутриклеточного нахождения бледной трепонемы (стадия переваривания).
Клинические проявления заболевания
В зависимости от стадии заболевания клиника весьма полиморфна. Также клиническая картина сифилиса во многом определяется сроками начала лечения, его регулярностью и корректностью.
Первичный сифилис
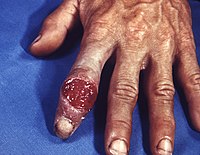
Начинается заболевание с появления первичного аффекта. Чаще всего первичные признаки проявляются в виде характерного твёрдого шанкра — глубокой, обычно безболезненной или почти безболезненной некровоточащей сифилитической язвочки с ровными боковыми поверхностями, ровным дном и ровными краями, имеющими правильную округлую форму. Язвочка плотная (за что и названа твёрдым шанкром), не спаяна с окружающими тканями, не проявляет тенденции к росту в диаметре, углублению или к формированию язв-спутников, возникает в результате иммунного ответа организма в месте внедрения бледной трепонемы в организм. Помимо классического варианта твёрдого шанкра могут наблюдаться его атипичные формы: множественный шанкр, индуративный отёк, шанкр панариций, шанкр амигдалит.
Индуративный отёк возникает, как правило, в области половых органов и представляет собой увеличение и изменение цвета кожных покровов мошонки или клитора и половых губ. Как правило, больные не жалуются на боли, при надавливании на область отёка в месте нажатия не остаётся углубления, кожа приобретает застойно-синюшную окраску, бледнеющую от центра к периферии. Данное образование сохраняется от 1—2 недель до месяца. У женщин встречается несколько чаще чем у мужчин. В тех случаях, когда отёк не сопровождается наличием твёрдого шанкра, он может быть принят за проявление других инфекционно-воспалительных заболеваний репродуктивной системы. Дифференцировать данное состояние от других инфекций позволяет отсутствие воспалительных изменений в анализе крови и наличие регионарного лимфаденита.
Шанкр-панариций чаще развивается у медиков, во многом напоминает типичный панариций, поражает 1 — 3й пальцы правой кисти. В отличие от классического твёрдого шанкра он, как правило, болезненный, также может сопровождаться развитием классического твёрдого шанкра на половых органах.
Шанкр-амигдалит развивается в ротоглотке и представляет собой одностороннее увеличение нёбной миндалины без дефектов на её поверхности. Увеличенная миндалина выпирает в глотку, вызывает боли и затруднение при глотании, к этому присоединяются общее недомогание, лихорадка, во многом такое течение сифилиса напоминает ангину, однако для сифилитического процесса характерно одностороннее поражение. Обязательно присутствует односторонний регионарный аденит. Шанкр-амигдалит следует отличать от типичного твёрдого шанкра, расположенного на миндалине. При шанкре-амигдалите не образуется язвенного дефекта, поверхность миндалины остаётся гладкой.
Иногда первичные проявления имеют нетипичный внешний вид (например, вид воспалённой кровоточащей язвочки с рыхлым дном и краями). Обычно это бывает при сопутствующем инфицировании язвочки вторичной бактериальной инфекцией или её травмировании. В этих случаях порой даже опытный венеролог может ошибиться с определением сифилитической природы язвочки. Ситуация осложняется и тем, что при первичном сифилисе больной обычно ещё серонегативен, а в материале со дна язвы бледная трепонема выявляется не всегда.
Обязательным компонентом первичного аффекта сифилиса является регионарный лимфаденит. При этом ближайшие к шанкру регионарные лимфатические узлы увеличены, уплотнены, безболезненны, не спаяны с окружающими тканями и «холодные» — температура их не повышена, как при гнойно-воспалительных заболеваниях. Иногда первичные признаки вообще отсутствуют — при попадании возбудителя непосредственно в кровь, например, при внутривенном переливании крови от больного донора. Такое течение называют обезглавленным сифилисом. Его следует отличать от форм, при которых первичный аффект существует, но выявляется с трудом в силу локализации в труднодоступных местах, например, на шейке матки. В этом случае заболевание тоже может выглядеть как начавшееся сразу со вторичной стадии (сифилитической бактериемии) или даже сразу с хронической, латентной стадии.
Через несколько дней или недель первичные признаки исчезают бесследно. В конце первичного серонегативного периода, особенно ближе к его концу, больные могут отмечать недомогание, слабость, головокружение, повышение температуры. Вскоре после этого развивается вторичная, бактериемическая стадия сифилиса.
Вторичный сифилис
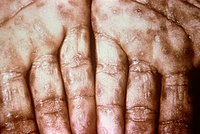
Для него характерны генерализованные поражения кожи и слизистых оболочек, часто в виде очень характерной бледно-пятнистой сыпи («ожерелье Венеры») или в виде множественных мелких кровоизлияний в кожу и слизистые оболочки. Также наблюдается очаговое выпадение волос, вплоть до облысения. Характерен генерализованный лимфаденит, причём лимфатические узлы опять-таки увеличенные, плотные, при прощупывании инфильтрированные чем-то, но безболезненные или малоболезненные, не спаяны с окружающими тканями и на ощупь «холодные».
На этой стадии у больного могут наблюдаться лёгкое недомогание, субфебрильная температура (около 37 °C или чуть выше), слабость и явления катара верхних дыхательных путей (кашель, насморк) либо явления конъюнктивита. Нередко на стадии вторичного сифилиса характерные пятнистая сыпь на коже и поражения слизистых вообще отсутствуют, а заболевание выглядит, как катар верхних дыхательных путей (то есть обычная «простуда»). Поэтому на этой стадии заболевание может пройти незамеченным для больного, особенно если ранее он не обнаружил у себя первичных признаков. Иногда же стадия вторичного сифилиса вообще не выражена: нет ни сыпи, ни недомогания, ни субфебрильной температуры, ни катара верхних дыхательных путей, и заболевание сразу переходит в хроническую стадию.
Стадия сифилитической бактериемии, или вторичная стадия, обычно длится несколько дней, редко затягиваясь дольше 1—2 недель. При этом пятнистая сыпь постепенно бледнеет и исчезает, параллельно ослабевают и исчезают явления катара верхних дыхательных путей, отступают слабость и недомогание.
Ранний нейросифилис
Клинические проявления раннего нейросифилиса появляются в первые 2—3 года после заражения и соответствуют вторичному периоду заболевания. Патоморфологически ранний нейросифилис характеризует поражение сосудов и оболочек мозга. В мозговых оболочках определяются признаки пролиферативного воспаления. В сосудах происходит гиперплазия интимы с образованием вокруг них миллиарных гумм.
Наиболее частым проявлением раннего нейросифилиса является хронический сифилитический менингит. Патогномоничным симптомом в дифференциальной диагностике с менингитами другого происхождения является симптом Аргайля-Робертсона — реакция зрачков на аккомодацию и конвергенцию сохранена, а на свет нарушена.
К более редким формам раннего нейросифилиса относят ранний менинговаскулярный сифилис, сифилитический невриты и полиневриты, сифилитический менингоэнцефалит.
Клиническая картина раннего нейросифилиса зависит от поражённых структур и во многом схожа с инфекционно-воспалительными заболеваниями мозга другой этиологии.
Третичный сифилис
Затем наступает бессимптомная, латентная хроническая стадия сифилиса, которая может длиться месяцы или годы, а порой даже 10—20 лет и более. Часть нелеченых больных сифилисом так и остаются хроническими носителями бледной трепонемы без симптомов третичного сифилиса всю жизнь. Но примерно у 30 % нелеченых больных сифилисом после бессимптомной хронической стадии развивается третичный сифилис, характеризующийся многочисленными прогрессирующими деструктивными поражениями различных органов и систем: аорты (сифилитический аортит), головного мозга (прогрессивный паралич), спинного мозга (спинная сухотка, лат. tabes dorsalis), крупных сосудов (сифилитический эндартериит), костно-мышечной системы, кожи или слизистых оболочек. Из-за наличия очагов хронической инфекции в органах и тканях формируются гуммы, представляющие мягкотканные опухоли, впоследствии перерождающиеся в фиброзные рубцы.
Поздний нейросифилис
Термин «нейросифилис» включает целый спектр синдромов поражения ЦНС, которые были классифицированы H. Meritt и соавторами в монографии «Нейросифилис» 1946 года. На основании анализа 656 больных с нейросифилисом была предложена классификация и указан удельный вес встречаемости тех или иных его форм.
- Асимптомный нейросифилис — 31 %
- Сифилитический менингит — 6 %
- Менинговаскулярный сифилис
- Церебральный (менингит, инсульт) — 11 %
- Спинальный (менингомиелит, инсульт) — 3 %
- Паренхиматозный нейросифилис
- Прогрессивный паралич — 12 %
- Спинная сухотка — 30 %
- Табопаралич (сочетание прогрессивного паралича и спинной сухотки) — 3 %
- Атрофия зрительного нерва — 3 %
- Гуммозный нейросифилис — 1 %
- Гумма головного мозга
- Гумма спинного мозга
Характерным является то, что все приведённые выше формы заболевания развиваются через значительный промежуток времени после заражения, и серологическая диагностика достаточно часто не может выявить наличие сифилитической инфекции. Быстрее всего развивается латентный сифилитический менингит, который возникает через 2 и более года после заражения, остальным формам позднего нейросифилиса требуется 10—15 лет для развития клинических проявлений заболевания. В зависимости от формы заболевания отличается клиника его течения, однако в целом симптоматика схожа. У больных наблюдаются параличи, парезы, возникают головные боли, может нарушаться высшая нервная деятельность, снижается способность к логическому мышлению, ухудшается память и внимание.
Асимптомный нейросифилис
Состояние, при котором клинических симптомов поражения нервной системы нет, а диагноз устанавливается на основании воспалительных изменений в ликворе. Воспалительные изменения ЦСЖ обнаруживаются в течение 12—18 месяцев с момента заражения.
Сифилитический менингит
Выделяют три клинические формы сифилитического менингита: острая сифилитическая гидроцефалия, острый базальный сифилитический менингит и острый конвекситальный сифилитический менингит. При базальной форме преимущественно поражаются мозговые оболочки области основания черепа, при конвекситальной — области свода черепа.
Менинговаскулярный сифилис
Клинические симптомы при менинговаскулярном сифилисе связаны как с хроническим менингитом, так и с нарушением мозгового кровообращения вследствие васкулита артерий крупного и среднего калибра. Воспаление приводит к присоединению тромбоза и окклюзии сосуда. За несколько недель или месяцев до развития ишемического инсульта у половины больных отмечаются головная боль, головокружение, изменения личности и поведения, бессонница и судорожные припадки.
Спинная сухотка

Спинная сухотка характеризуется поражением спинальных нервов, нервных ганглиев и задних столбов спинного мозга. В результате у больного формируется специфическое нарушение походки — сенситивная атаксия. В поражённых задних столбах спиного мозга проходят пучки Голля и Бурдаха, которые отвечают за глубокую мышечно-суставную чувствительность. Больной во время ходьбы не ощущает опоры. Он не может передвигаться с закрытыми глазами, теряется ощущение положения тела в пространстве.
Прогрессивный паралич
Прогрессивный паралич представляет собой прогрессирующий менингоэнцефалит, развивающийся постепенно с пиком заболеваемости в 15—20 лет после инфицирования. Имитирует проявления многих психических заболеваний. Начинается с раздражительности, снижения памяти, невозможности сосредоточиться и изменения личности. По мере прогрессирования присоединяются расторможенность, асоциальное поведение и бред. До применения пенициллина больные с прогрессивным параличом составляли от 5 до 10 % от всех больных психиатрических стационаров. В терминальных стадиях развиваются деменция, параличи и нарушения функции тазовых органов. Необычное для психических заболеваний развитие параличей и привело к появлению названия болезни лат. paralysis progressiva alienorum — прогрессивный паралич помешанных.
Атрофия зрительного нерва
Может являться самостоятельной формой нейросифилиса. Характерно одностороннее ухудшение зрения, которое постепенно распространяется и на второй глаз. Лечение сифилиса приостанавливает снижение зрения. Исходом заболевания у нелечённых больных является слепота вследствие атрофии зрительного нерва.
Гуммозный сифилис
Гуммы головного мозга встречаются редко. Излюбленная локализация — основание мозга; реже располагается в мозговом веществе. Приводит к повышению внутричерепного давления. Клиническое течение напоминает таковое при опухоли мозга, с которой и следует проводить дифференциальный диагноз. Гумма спинного мозга чаще локализуется в шейном или среднегрудном отделе.
Поздний висцеральный сифилис
Данная форма третичного сифилиса представляет собой поражение внутренних органов человека, чаще всего страдает сердечно-сосудистая система, на втором месте поражения печени, остальные органы поражаются значительно реже, хотя поздние поражения регистрировались во всех внутренних органах человека.
Не осложнённый сифилитический аортит является наиболее частым проявлением позднего висцерального сифилиса. При данной форме заболевания происходит расширение аорты, больные жалуются на слабость, головокружение, чувство сердцебиения, при малейшей нагрузке и в покое. При аускультации у больного отмечается мягкий, не резко выраженный систолический шум и акцент 2 тона, на аорте. Также при сифилисе могут поражаться другие крупные сосуды и клапаны сердца, что приведёт к появлению клиники и жалоб, характерных для поражения этих отделов сердечно-сосудистой системы.
Поздний сифилис костей и суставов
При поражении костей и суставов в третичном периоде заболевания характерно формирование гумм. В очагах поражения возникает реактивный остит, то есть происходит избыточная патологическая минерализация кости, это позволяет отличить подобное поражение от туберкулёза костей, при котором минерализация кости снижается. При сифилисе поражаются как правило диафизы длинных трубчатых костей, чаще это большеберцовые кости. Суставы в третичном периоде поражаются относительно редко, чаще страдают крупные суставы конечностей, плечевые, коленные, голеностопные.
Врождённый сифилис
Врождённый сифилис во многом отличается от классического течения заболевания. Это обусловлено воздействием бледной трепонемы на ткани плода, что приводит к многочисленным морфологическим изменениям, проявляющимся в виде характерных для данного заболевания врождённых патологий.
Для врождённого сифилиса характерна следующая триада симптомов:
- паренхиматозный кератит,
- врождённая глухота,
- Гипоплазия тканей зубов (зубы Гетчинсона).
Опасность врождённого сифилиса заключается в том, что даже после полного уничтожения возбудителя в организме больного врождённые изменения не исчезают, что значительно снижает качество жизни больного и зачастую приводит к инвалидности.
Диагностика
Диагноз сифилис ставится на основании данных анамнеза, в частности, эпиданамнеза, тщательного изучения клинической картины, и подтверждается лабораторными исследованиями крови и некоторых других сред больного (спинномозговой жидкости). Основными методами скрининг-диагностики и подтверждения диагноза являются серодиагностика и ПЦР. В настоящее время для определения антител к возбудителю используется ИФА, ранее для этого применялась реакция Вассермана. Все методы диагностики сифилиса разделяются на следующие группы:
- Прямые и непрямые (косвенные)
- Трепонемные (специфические) и нетрепонемные (неспецифические)
- Отборочные (скрининговые) и подтверждающие (диагностические)
- Приборные, бесприборные.
Прямые трепонемные методы диагностики позволяют обнаружить возбудитель непосредственно в биоматериале. Такими методами являются темнопольная микроскопия, заражение материалами кроликов, культуральные методы, ПЦР-диагностика.
Наиболее распространённым является сочетание кардиолипинового теста с трепонемным иммуноферментным анализом (ИФА). Если оба эти анализа положительны, то лабораторные данные будут трактоваться как подтверждение диагноза сифилиса.
Если оба анализа отрицательные, то при отсутствии других проявлений заболевания, считается, что человек сифилисом не болен. Если кардиолипиновый тест отрицательный, а ИФА положительный, то можно предположить, что человек когда-то переболел сифилисом. При положительном кардиолипиновом тесте и отрицательном ИФА нужно повторить анализ. Такое сочетание может быть вызвано особенностями состояния иммунной системы человека (наличием ВИЧ-инфекции, вирусов гепатита, перестройкой организма в связи с беременностью и пр.)
Каждый из этих методов имеет свои специфические недостатки, которые ограничивают его массовое применение. Метод темнопольной микроскопии может обнаружить возбудитель только при свежем сифилисе, и с его помощью невозможно оценить динамику и эффективность лечения. Методика заражения сифилисом кроликов является дорогостоящей и медленной, и также не позволяет в динамике оценивать состояние больного. Выращивание бледной трепонемы на искусственных средах крайне затруднительно, в связи с чувствительностью возбудителя к условиям среды. Метод ПЦР диагностики позволяет эффективно обнаруживать возбудитель только при первичном и вторичном сифилисе, тест-системы относительно дороги, и исследования эффективности данного метода в диагностике сифилиса ещё продолжаются. Таким образом, мы видим, что методы прямой диагностики мало применимы в клинической практике, в связи с чем основой диагностики являются различные серологические методики (непрямые).
В соответствии с действующим приказом МЗ РФ № 87 от 26.03.2001 «О совершенствовании серологической диагностики сифилиса» при серо- и ликвородиагностике сифилиса допускается использование следующих реакций.
- Микрореакции преципитации — микроосадочной реакции, МОР (непрямой скрининговый метод)
- Реакции прямой гемагглютинации (РПГА)
- Реакции иммунофлуоресценции (РИФ)
- Реакции иммобилизации бледных трепонем (РИБТ)
- Иммуноферментный анализ не требует отдельной регламентации в связи с чем в приказе № 87 не указан.
Следует отметить, что ни один из методов диагностики не гарантирует 100 % обнаружения возбудителя. Чувствительность методов составляет 90-98 %, поэтому установить верный диагноз с очень высокой степенью достоверности может одновременное использование двух различных методов исследования.
Лечение
Исторические методы лечения
Первое средство для лечения сифилиса — соединения ртути и ртутные мази — предложил знаменитый Парацельс. Ртутную мазь втирали в ноги.
В 1553 году в книге «Хроника Перу» Сьеса де Леона даётся первое описание растения сассапариль, использовавшегося индейцами из Гуаякиля (Эквадор) для лечения некоторых болезней, в частности сифилиса:
Тут произрастает одно растение, в изобилии встречающееся на острове и в землях города Гуаякиль, под названием сарсапариль [zarzaparrilla], потому что своим видом оно похоже на ежевику [zarza] и покрыто маленькими листочками на побегах и на большей части своих веток. Корни этого растения полезны от многих болезней, а также от гнойной болезни [el mal de bubas — сифилис] и болей, причиняемых людям той заразной болезнью. И потому те, что желают вылечиться, располагаются в горячем месте, укрывшись так, чтобы холод или воздух не навредили болезни, принимая только слабительное и поедая отборные плоды, и воздерживаясь от пищи, и выпивая напиток из этих корней, замешанных для этого в необходимых пропорциях: а извлечённую жидкость, которая выходит очень чистой и без неприятного вкуса и запаха, несколько дней [подряд] дают пить больному, не воздействуя на него другими методами, отчего хворь покидает тело, потому он быстро выздоравливает и становится здоровее, чем был, а тело, как прополощенное, без отметин и следов, какие обычно появляются от иных лекарств, скорее оно становится таким совершенным, будто никогда и не было в нём хвори. И потому, действительно, творились великие излечения в том селении Гуаякиль в различные времена… Во многих местах Индий растет эта сарсапариль, но она не так хороша и полезна, как та, что растет на острове Пуна и в окрестностях города Гуаякиль.
— Сьеса де Леон, Педро. Хроника Перу. Часть Первая. Глава LIV.
В качестве лекарства с XVI века применяли смолу южноамериканского дерева гваякум, которая не давала такого заметного эффекта как ртуть, но зато не имела и вредных побочных последствий.
Препараты ртути применяли в течение 450 лет, в СССР вплоть до 1963 года препараты данной группы входили в клинические рекомендации при лечении сифилиса. Это было обусловлено тем, что бледная трепонема обладает высокой чувствительностью к органическим и неорганическим соединениям, блокирующим сульфгидрильные группы тиоловых ферментов микроба — соединениям ртути, мышьяка, висмута и йода. Однако такое лечение было недостаточно эффективно и весьма токсично для организма больного, приводя к полному выпадению волос и высокому риску развития серьёзных осложнений. Причём возможности повышения дозы препаратов ртути или мышьяка при недостаточной противосифилитической активности стандартных доз ограничивались именно токсичностью для организма больного. Также применялись методики общей меркуризации организма, при которой больной помещался в нагревающуюся ёмкость, куда подавались пары ртути. Данная методика, хотя и была относительно эффективна, но побочные эффекты и высокий риск смертельного отравления ртутью привёл к постепенному вытеснению её из клинической практики.
Неудовлетворённость клиницистов эффективностью меркуризации подвигала их на поиск новых средств лечения заболевания. Применялись в том числе и хирургические методы, призванные предотвратить развитие болезни, в частности до второй половины XIX века рекомендовалось иссечение твёрдого шанкра, дабы не дать болезни развиться дальше. Однако в ходе опытов на животных было доказано, что к моменту возникновения шанкра возбудитель уже обнаруживается в крови, и значит его иссечение бессмысленно.
Серьёзный прорыв в лечении сифилиса произошёл в начале XIX века, когда в клиническую практику стали внедряться препараты йода. Как правило это был раствор иодистого натрия 2 % или 5 %. Даже в настоящее время данная группа препаратов полностью не ушла из клинической практики. При запущенных формах сифилиса перед проведением антибиотикотерапии иногда проводится предварительная эрадикация (уничтожение) возбудителя препаратами йода. Также преимуществом данной группы препаратов стала их меньшая, чем у соединений ртути, токсичность.
В 1908 году под руководством Пауля Эрлиха Сахатиро Хата синтезировал сальварсан, он же — «препарат 606» — производное арсенобензола с химической формулой С12Н12О2N2As2. Препарат обладал высокой клинической эффективностью, позволяющей с его помощью эффективно бороться с сифилисом, и, хотя количество побочных эффектов препарата было схоже с препаратами ртути, значительно более высокая его эффективность обеспечила его широкое распространение по всему миру.
Позже были синтезированы менее токсичные и обладающие большей противосифилитической активностью органические соединения мышьяка (новарсенол, миарсенол). В 1921 году предложено использовать для терапии препараты висмута (бийохинол, бисмоверол, пентабисмол), которые постепенно с 1930-х годов вытеснили неорганические соединения ртути и йода из арсенала противосифилитической терапии. Препараты висмута при несколько меньшей противосифилитической активности обладали меньшим количеством побочных эффектов и оставались в клинической практике до 1990-х годов. Однако в некоторых клинических ситуациях применение препаратов висмута оправданно и в наше время.
Начиная с 1943 года в клиническую практику стали активно внедряться препараты пенициллинового ряда. Обладая высокой эффективностью в отношении бледной трепонемы, они были лишены характерных для препаратов солей тяжёлых металлов побочных эффектов.
В настоящее время соли мышьяка и висмута сами почти ушли из медицинского применения в связи с появлением большого арсенала высокоэффективных и значительно менее токсичных антибиотиков. Но, тем не менее, препараты висмута (бийохинол) и мышьяка (миарсенол) всё ещё имеют применение в случаях сифилиса, резистентных к действию антибиотиков.
Бледная трепонема обладает уникальной биологической особенностью: её размножение может происходить только в очень узком интервале температур — около 37 °C. Даже небольшое повышение температуры тела больного интенсивно тормозит размножение бледных трепонем и частично убивает их. В третичной стадии сифилиса гипертермия у пациента тормозит прогрессирование деструктивных сифилитических поражений органов и тканей.
На этом явлении основан метод пиротерапии сифилиса. Ранее, в XIX веке и начале XX века, пиротерапию проводили путём искусственного заражения больных сифилисом пациентов сравнительно безобидным лабораторным штаммом малярийного плазмодия. Вызываемая малярийным плазмодием высокая (до 40—41 °C) периодическая гипертермия если и не всегда приводила к излечению от сифилиса, то, во всяком случае, существенно тормозила его прогрессирование. В настоящее время этот метод не применяется. Но сам принцип пиротерапии по-прежнему оправдан в некоторых клинических вариантах течения сифилиса. В настоящее время для искусственного повышения температуры тела больного сифилисом применяется препарат Пирогенал.
Современные методы лечения
Бледная трепонема является фактически единственным микроорганизмом, сохранившим до настоящего времени, несмотря на десятилетия пенициллинотерапии, уникальную высокую чувствительность к пенициллину и его производным. Она не производит пенициллиназ и не имеет других механизмов антипенициллиновой защиты (вроде мутаций белков клеточной оболочки или гена поливалентной лекарственной устойчивости), давно выработанных другими микроорганизмами. Поэтому и сегодня главным методом современной противосифилитической терапии является длительное систематическое назначение производных пенициллина в достаточных дозах.
Лишь при аллергии больного на производные пенициллина или при подтверждённой устойчивости выделенного от больного штамма бледной трепонемы к производным пенициллина может быть рекомендован альтернативный режим лечения — эритромицин (другие макролиды, вероятно, тоже активны, но их эффективность не подтверждена документально инструкциями Минздрава, а потому они не рекомендуются), или производные тетрациклина, или цефалоспорины. Аминогликозиды подавляют размножение бледной трепонемы только в очень высоких дозах, оказывающих токсическое действие на организм больного, поэтому применение аминогликозидов в виде монотерапии при сифилисе не рекомендуется. Сульфаниламиды при сифилисе вообще неэффективны.
При лечении нейросифилиса препаратами пенициллина обязательно сочетание перорального или внутримышечного введения антибактериальных препаратов с их эндолюмбальным введением и с пиротерапией, повышающей проницаемость гемато-энцефалического барьера. Лечение нейросифилиса препаратами пенициллинового ряда в России в настоящее время проблематично из-за необходимости их эндолюмбального введения, невозможного в большинстве учреждений дерматовенерологической службы, в связи с отсутствием персонала, имеющего права на выполнение подобных манипуляций. В результате чего возникает необходимость привлечения к работе с данными больными учреждений общемедицинской сети. В ряде случаев оправданно применение антибиотиков других групп, обладающих способностью проникать через гематоэнцефалический барьер. В настоящее время[когда?] для этого могут быть использованы цефалоспорины, однако, например, в Российской Федерации из-за указаний Министерства здравоохранения применение альтернативной антибактериальной терапии сопряжено со значительными процессуальными трудностями.
При распространённом третичном сифилисе на фоне выраженной устойчивости бледной трепонемы к антибактериальным препаратам и при хорошем общем состоянии больного, допускающем определённую токсичность проводимой терапии, может быть рекомендовано добавление к антибиотикам производных висмута (бийохинол) или производных мышьяка (миарсенол, новарсенол). В настоящее время эти препараты недоступны в общей аптечной сети и поступают только в специализированные учреждения в ограниченных количествах, так как высокотоксичны и редко используются.
При сифилисе следует обязательно провести лечение всех половых партнёров больного.
В случае больных с первичным сифилисом лечению подвергаются все лица, имевшие половые контакты с больным в течение последних трёх месяцев. В случае вторичного сифилиса — все лица, имевшие половые контакты с больным в течение последнего года.



Прогноз
Прогноз заболевания в большинстве случаев благоприятный. Своевременная диагностика и адекватное лечение приводит к полному выздоровлению. Однако при длительно хроническом течении и в случаях инфицирования плода в утробе матери развиваются стойкие необратимые изменения, приводящие к инвалидности.
Тема сифилиса в искусстве
- Живопись
На одном из портретов Рембрандт изобразил человека с признаками врождённого сифилиса.
В серии гравюр «Карьера проститутки» английский художник Уильям Хогарт изобразил судьбу молодой девушки, которая приехала из провинции в Лондон. На гравюрах последовательно показан путь от знакомства со сводницей, жизни содержанкой у богатого покровителя, публичный дом, тюрьма, умирание от сифилиса и смерть.
Одна из картин художника XVI—XVII столетий Джованни Страдано называется «Приготовление и использование гваякума для лечения сифилиса» и изображает соответственно методы лечения данного заболевания.
- Литература
- Своим названием сифилис обязан имени пастуха Сифилуса (от др.-греч. σῦς — свинья и др.-греч. φίλος — друг) из поэмы Джироламо Фракасторо «Syphilis sive de morbo Gallico» (Сифилис или Французская болезнь) 1530 года. Пастух Сифилус был наказан богами за «дружбу со свиньёй». Термин люэс (от лат. lues — зараза) по отношению к сифилису впервые употребил Франсуа Рабле.
- В философской повести Вольтера «Кандид» учитель философии доктор Панглос описывает «генеалогию» своего заболевания:
О мой дорогой Кандид, вы знали Пакету, хорошенькую служанку высокородной баронессы; я вкушал в её объятиях райские наслаждения, и они причинили мне адские страдания, которыми, вы видите, я измучен. Она была заражена; от этого, может быть, она уже умерла. Пакета получила этот подарок от одного очень учёного францисканского монаха, который доискался источника заразы: она у него была от старой графини, а та её получила от кавалерийского капитана, который был обязан ею одной маркизе, та получила её от пажа, а паж от иезуита, который, будучи послушником, получил её по прямой линии от одного из сотоварищей Колумба.
- Также доктор Панглос указывает на широкую распространённость сифилиса в армиях европейских государств:
[…] особенно в этих больших армиях, состоящих из честных, хорошо воспитанных наёмников, которые решают судьбу государств; можно быть уверенным, что когда тридцать тысяч человек сражаются против войска, равного по количеству, то около двадцати тысяч с каждой стороны заражены сифилисом.
- Часто упоминается в произведениях И. Э. Бабеля. Так, в рассказе сборника «Конармия» «Сашка Христос» Бабель описывает семейную трагедию. Отчим Тараканыч с пасынком Сашкой, находясь на заработках, заражаются «дурной болезнью» от одной и той же женщины. Сашка просит отчима пожалеть и не «обижать» мать. Не вняв мольбам Сашки, отчим заражает её полученной ранее венерической болезнью
- Упоминается в рассказе Акутагавы «Нанкинский Христос», в котором сифилисом больна пятнадцатилетняя проститутка Сун Цзинь-хуа.
- В романе Сомерсета Моэма «Бремя страстей человеческих» героиня, ставшая проституткой, заболевает сифилисом. Автор напрямую не называет её болезни, однако симптомы, способ заражения и лечение безошибочно указывают читателю на то, что это именно сифилис.
- В рассказе «Звёздная сыпь» М. Булгаков описывает практически полное игнорирование обществом этого тяжёлого и на тот момент практически неизлечимого заболевания. В начале рассказа Булгаков рассказывает о больном, обратившемся по поводу боли в горле, которому он впервые поставил диагноз «сифилис»:
А ещё через несколько минут, пробегая по полутёмному коридору из амбулаторного своего кабинета в аптеку за папиросами, я услыхал бегло хриплый шёпот:
— Плохо лечит. Молодой. Понимаешь, глотку заложило, а он смотрит, смотрит… То грудь, то живот […] О, господи! Глотка болит, а он мази на ноги даёт.
- Также различные социальные аспекты сифилиса приводятся в следующих произведениях: стихотворении «Сифилис» В. Маяковского, новелле «Койка № 29» Г. де Мопассана, повести А. Куприна «Яма», романах «Белая гвардия», «Записки юного врача» М. А. Булгакова, «Гулящая» Панаса Мирного, «Тихий Дон» Шолохова, «Доктор Фаустус» Т. Манна, «Волхв» Джона Фаулза и ряде других.